Вич — причины появления, симптомы заболевания, диагностика и способы лечения
ВИЧ: причины появления, симптомы, диагностика и способы лечения.
Определение
ВИЧ (вирус иммунодефицита человека) – инфекционное хроническое заболевание, передающееся контактным путем, медленно прогрессирующее и характеризующееся поражением иммунной системы с развитием синдрома приобретенного иммунодефицита (СПИДа). СПИД – это финальная стадия ВИЧ-инфекции, когда из-за ослабленной иммунной системы человек становится беззащитным перед любыми инфекциями и некоторыми видами рака. Опасность представляют так называемые оппортунистические инфекции – заболевания, вызываемые условно-патогенной или непатогенной флорой: вирусами, бактериями, грибами, которые у здоровых людей не приводят к серьезным последствиям или протекают легко и излечиваются самостоятельно. При СПИДе они наслаиваются друг на друга, имеют затяжное течение, плохо поддаются терапии и могут стать причиной летального исхода.
Причины появления ВИЧ
Источником инфекции является человек, инфицированный ВИЧ, на любых стадиях заболевания. Вирус передается через кровь, сперму, секрет влагалища, грудное молоко.
Половой путь (незащищенный секс с инфицированным партнером) – доминирующий фактор распространения ВИЧ-инфекции.
Передача ВИЧ от матери ребенку может произойти на любом сроке беременности (через плаценту), во время родов (при прохождении через родовые пути) и грудного вскармливания (при наличии язвочек, трещин на сосках матери и во рту ребенка).
Высокий риск инфицирования существует при внутривенном введении наркотических веществ нестерильными шприцами, при переливании ВИЧ-инфицированной крови и ее препаратов, использовании медицинского и немедицинского инструментария, загрязненного биологическими жидкостями человека, инфицированного ВИЧ. Кроме того, опасность могут представлять органы и ткани доноров, используемые для трансплантации.

Попадая в кровоток, вирус проникает в Т-лимфоциты хелперы, или CD-4 клетки (рановидность лейкоцитов), которые помогают организму бороться с инфекциями. Т-хелперы имеют на поверхности так называемые CD4-рецепторы. ВИЧ связывается с этими рецепторами, проникает в клетку, размножается в ней и в конечном счете уничтожает ее. Со временем вирусная нагрузка увеличивается, а количество Т-хелперов снижается.
При отсутствии лечения через несколько лет из-за значительного снижения числа Т-хелперов появляются связанные со СПИДом состояния и симптомы.
Классификация заболевания
- Стадия инкубации — от момента заражения до появления реакции организма в виде клинических проявлений острой инфекции и/или выработки антител (специфических белков, продуцируемых в ответ на проникновение антигена, в данном случае – вируса).
- Стадия первичных проявлений клинических симптомов:
а) бессимптомное течение (симптомов нет, вырабатываются антитела);
б) острая ВИЧ-инфекция без вторичных заболеваний: наблюдается увеличение лимфоузлов, повышение температуры, фарингит, высыпания на коже и слизистых оболочках, реже — увеличение печени, селезенки, диарея;
в) острая ВИЧ-инфекция с вторичными заболеваниями (ангиной, бактериальной пневмонией, кандидозом, герпетической инфекцией и др.). Эти проявления, как правило, слабо выражены, кратковременны, поддаются терапии. - Субклиническая стадия — единственным клиническим проявлением заболевания является увеличение лимфатических узлов.
- Стадия вторичных заболеваний:
а) потеря массы тела менее 10%, грибковые, вирусные, бактериальные поражения кожи и слизистых, повторные фарингиты, синуситы, опоясывающий лишай;
б) потеря массы тела более 10%, диарея или лихорадка более месяца, повторные стойкие вирусные, бактериальные, грибковые, протозойные (вызванные простейшими) поражения внутренних органов, локализованная саркома Капоши (множественные злокачественные новообразования на коже и слизистых), повторный или генерализованный (по всему телу) опоясывающий лишай;
в) кахексия (истощение), генерализованные вирусные, бактериальные, грибковые, протозойные, паразитарные заболевания, пневмоцистная пневмония, туберкулез, злокачественные опухоли, поражения центральной нервной системы. - Терминальная стадия — имеющиеся вторичные заболевания приобретают необратимый характер, летальный исход наступает в течение нескольких месяцев после их развития.
Симптомы ВИЧ/СПИДа
После инкубационного периода продолжительностью от нескольких дней до нескольких недель у большинства зараженных возникает острое заболевание с гриппоподобными симптомами (повышение температуры тела, ломота, общая слабость, отсутствие аппетита, головная боль, боль в горле, увеличение лимфатических узлов, кожные высыпания). Возможны похудание, образование язвочек на слизистой полости рта. Эта фаза продолжается, как правило, 7-10 дней. Из-за неспецифичности проявлений диагноз «ВИЧ» устанавливается редко. Редко на этой стадии заболевания фиксируются оппортунистические инфекции,. отмечается кашель с мокротой, боль в грудной клетке (при развитии пневмонии), болезненные пузырьковые высыпания на коже (при опоясывающем герпесе). Как правило, самочувствие быстро нормализуется без специфического лечения ВИЧ.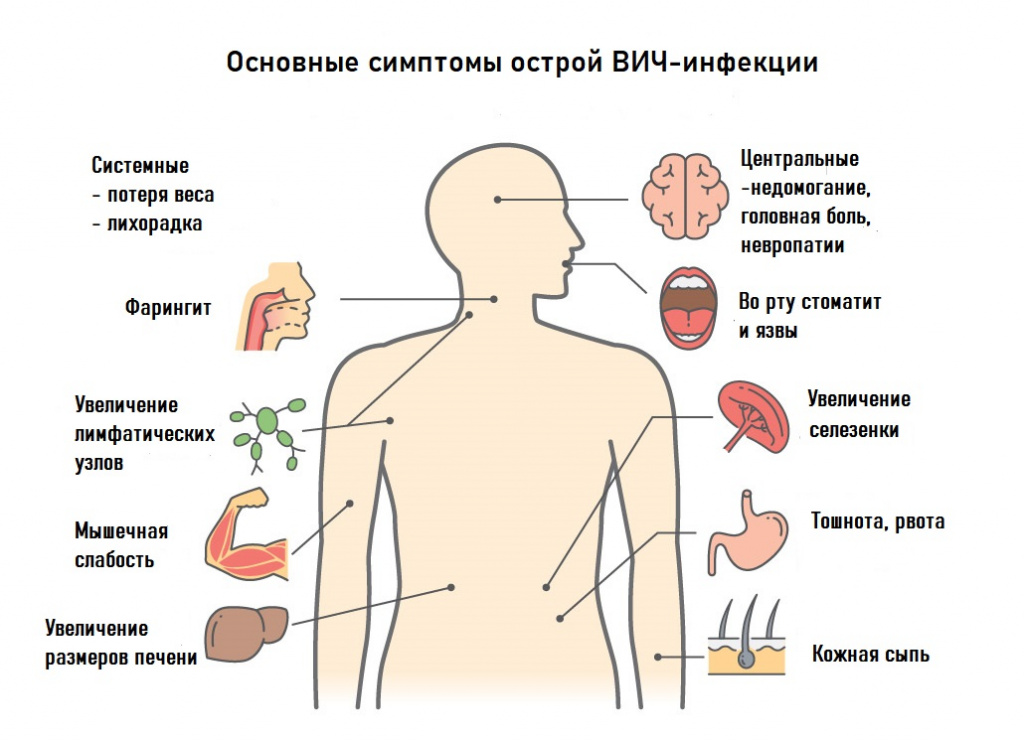
После этой стадии устанавливается временное равновесие между инфекционным процессом и сдерживающим его развитие противовирусным иммунитетом.
В течение длительного времени (8-10 лет и более) инфекция протекает бессимптомно или с персистирующей генерализованной лимфаденопатией — сохраняющимся не менее 3 месяцев увеличением минимум двух групп лимфоузлов.
В дальнейшем продолжается активное размножение вируса и разрушение Т-лимфоцитов, развивается стадия вторичных изменений, для которой характерно прогрессирующее снижение веса, общая слабость, стойкое повышение температуры, озноб, выраженная потливость. Клинические проявления оппортунистических заболеваний обусловливают клиническую картину этой стадии: пациентов беспокоят кашель и одышка, тошнота, рвота, боли в животе, тяжелая диарея, кожные высыпания, сильные головные боли, снижение памяти и внимания и др.
Диагностика ВИЧ
Лабораторные методы исследования:
- Скрининг на ВИЧ.
- Обследование, подтверждающее факт инфицирования ВИЧ (при положительных или сомнительных результатах скрининга).
- Измерение и контроль количества вируса в крови человека — определение вирусной нагрузки у лиц с установленным диагнозом «ВИЧ».
- Определение иммунного статуса у пациентов с ВИЧ-инфекцией.
Скрининг (обследование здоровых людей) на ВИЧ должен быть проведен любому человеку, который считает, что может быть заражен, а также перед любой госпитализацией и операцией, всем беременным женщинам и их половым партнерам.
Обследование целесообразно проходить людям с высоким риском заражения ВИЧ, например, при наличии заболеваний, имеющих одинаковый с ВИЧ-инфекцией механизм передачи (вирусные гепатиты В и С, заболевания, передающиеся половым путем), лицам, имеющим регулярные незащищенные половые контакты, инъекционным наркоманам, детям, рожденным от матерей с ВИЧ-инфекцией, медицинским работникам, напрямую контактирующим с кровью на работе и др.
Существуют экспресс-тесты для скрининга ВИЧ, которые можно делать в домашних условиях. Для определения специфических антител/антигенов к ВИЧ (ВИЧ-1, 2, антиген p24) используют кровь, слюну или мочу. Точность любого экспресс-теста ниже, чем теста, проводимого в лаборатории.
Для стандартного скринингового обследования определяют антитела к ВИЧ 1 и 2 и антиген ВИЧ 1 и 2 (HIV Ag/Ab Combo) в крови с помощью иммуноферментного анализа (ИФА).
ВИЧ может быть заподозрен врачом любой специальности, чаще
терапевтом
или врачом общей практики при наличии определенных жалоб пациента или при плановом лабораторном обследовании.
Основным специалистом, который занимается углубленной диагностикой, проводит динамическое наблюдение и лечение заболевания, является врач-инфекционист.
Лечение ВИЧ
В настоящее время основой терапии пациентов с ВИЧ-инфекцией является антиретровирусная терапия (АРТ) – комбинация нескольких противовирусных препаратов, которые подавляют размножение вируса, воздействуя на разные этапы его жизнедеятельности, защищают и восстанавливают клетки иммунной системы.
Раннее начало лечения позволяет достичь не только улучшения клинического прогноза заболевания, но и снижения уровня распространенности ВИЧ-инфекции в популяции.
Цель АРТ — увеличение продолжительности и сохранение или улучшение качества жизни пациентов; снижение контагиозности (заразности) пациента, что значительно уменьшает риск передачи ВИЧ.
Основная задача терапии — максимальное подавление размножения ВИЧ, что сопровождается снижением содержания РНК ВИЧ в крови (вирусной нагрузки) до неопределяемого методом ПЦР уровня и, как следствие, увеличением количества Т-лимфоцитов.
Лекарственная терапия всегда проводится с согласия пациента. Лечение должно быть непрерывным и проводиться пожизненно. Перерывы в лечении могут привести к увеличению вирусной нагрузки, повышению риска развития лекарственной устойчивости (невосприимчивости вируса к противовирусному лечению), снижению иммунной функции и прогрессированию заболевания.
Осложнения
Осложнениями ВИЧ чаще всего являются разнообразные оппортунистические инфекции и злокачественные опухоли (саркома Капоши, лимфома).
Профилактика ВИЧ
Вакцины и лекарства, которое излечивает ВИЧ-инфекцию, на сегодняшний день не существует. Ранняя диагностика ВИЧ, избегание действий с высоким риском заражения чрезвычайно важны для предотвращения распространения инфекции.
Лечение ВИЧ-инфицированных матерей во время беременности, меры предосторожности при родах и отказ от грудного вскармливания могут значительно снизить риск передачи инфекции от матери ребенку.
ВИЧ-негативным лицам, подверженным высокому риску заражения (гомосексуалистам, трансгендерам, работникам коммерческого секса, потребителям инъекционных наркотиков, а также неинфицированным ВИЧ сексуальным партнерам больных с установленным диагнозом), следует использовать метод доконтактной профилактики – прием лекарственных препаратов от ВИЧ-инфекции.
Медицинским работникам, контактирующим с кровью, необходимо соблюдать универсальные методы предосторожности.
Источники:
- Клинические рекомендации. ВИЧ-инфекция у взрослых. Национальная ассоциация специалистов по профилактике, диагностике и лечению ВИЧ-инфекции. 2023, 212 с.
- ВИЧ-инфекция и СПИД. Национальное руководство под редакцией академика РАН В.В. Покровского. 2-е издание переработанное и дополненное. Москва, Издательская группа «ГЭОТАР-Медиа». 2020, 686 с.
Вич-инфекция у взрослых > клинические протоколы мз рк — 2023 > medelement
| 3TC | Ламивудин |
| АВС | Абакавир |
| AZT, ZDV | Зидовудин |
| ATV | Атазанавир |
| BIC | Биктегравир |
| COBI | Кобицистат |
| DRV | Дарунавир |
| DRV/c | Дарунавир, бустированный кобицистатом |
| DRV/r | Дарунавир, бустированный ритонавиром |
| DTG | Долутегравир |
| EFV | Эфавиренз |
| ETV | Этравирин |
| ELV | Элвитегравир |
| FTC | Эмтрицитабин |
| HBcAg | Ядерный антиген вируса гепатита B |
| HBsAg | Поверхностный антиген вируса гепатита B |
| HLAB*5701 | Аллель 5701 локуса B главного комплекса гистосовместимости человека |
| IgG | Иммуноглобулин G |
| IgM | Иммуноглобулин M |
| LPV/r | Лопинавир, бустированный ритонавиром |
| MTB/RIF | Быстрый молекулярный тест для выявления микобактерии туберкулеза, а также мутации, указывающие на устойчивость к рифампицину. |
| NVP | Невирапин |
| RAL | Ралтегравир |
| RPV | Рилпивирин |
| RTV | Ритонавир |
| TАF | Тенофовир алафенамид |
| TDF | Тенофовир дезопроксил |
| АлАТ | Аланинаминотрансфераза |
| Анти HBcorAg | Антитела к ядерному антигену вируса гепатита B |
| Анти HBsAg | Антитела к поверхностному антигену вируса гепатита B |
| АРВП | Антиретровирусный препарат |
| АРТ | Антиретровирусная терапия |
| АсАТ | Аспартатаминотрансфераза |
| БК | Бактериоскопическое исследование мокроты |
| БАК | Биохимический анализ крови |
| ВГD | Вирус гепатита D |
| ВГВ | Вирус гепатита B |
| ВГН | Верхняя граница нормы |
| ВГС | Вирус гепатита С |
| ВИЧ | Вирус иммунодефицита человека |
| ВН | Вирусная нагрузка |
| ВСВИ | Воспалительный синдром восстановления иммунитета |
| ДКП | Доконтактная профилактика |
| ДНК | Дезоксирибонуклеиновая кислота |
| ЖКТ | Желудочно-кишечный тракт |
| ИБ | Иммунный блоттинг |
| ИБС | Ишемическая болезнь сердца |
| ИИ | Ингибиторы интегразы |
| ИП | Ингибиторы протеазы |
| ИППП | Инфекции, передаваемые половым путем |
| ИФА | Иммуноферментный анализ |
| ИХЛА | Иммунохемилюминисцентный анализ |
| ИХА | Иммунохроматографический анализ |
| КТ | Компьютерная томография |
| КФК | Креатининфосфокиназа |
| ЛЖВ | Люди, живущие с ВИЧ (ВИЧ-инфицированные) |
| ЛПВП | Липопротеины высокой плотности |
| ЛПНП | Липопротеины низкой плотности |
| МАК | Микобактериумавиум комплекс |
| МЛУ | Множественная лекарственная устойчивость |
| МНН | Международное непатентованное наименование |
| МРТ | Магнитно-резонансная томография |
| МСМ | Мужчины, практикующие секс с мужчинами |
| НИОТ | Нуклеозидные/нуклеотидные ингибиторы обратной транскриптазы |
| ННИОТ | Ненуклеозидные ингибиторы обратной транскриптазы |
| ОАК | Общий анализ крови |
| ОАМ | Общий анализ мочи |
| ОИ | Оппортунистические инфекции |
| ОПН | Острая почечная недостаточность |
| ПАВ | Психоактивные вещества |
| ПМЛ | Прогрессирующая многоочаговая лейкоэнцефалопатия |
| ПМСП | Первичная медико-санитарная помощь |
| ПППД | Противовирусные препараты прямого действия |
| ПЦР | Полимеразная цепная реакция |
| РКИ | Рандомизированное клиническое исследование |
| РНК | Рибонуклеиновая кислота |
| РНГА | Реакция непрямой гемагглютинации |
| РПГА | Реакция прямой гемагглютинации |
| СПИД | Синдром приобретенного иммунодефицита |
| CCЗ | Сердечно-сосудистые заболевания |
| УД | Уровень доказательности |
| УЗИ | Ультразвуковое исследование |
| ФГДС | Фиброгастродуоденоскопия |
| ЦМВ | Цитомегаловирус |
| ЦНС | Центральная нервная система |
| ЭКГ | Электрокардиограмма, электрокардиография |
| ЭТ | Экспресс-тест |
ОРГАНИЗАЦИОННЫЕ АСПЕКТЫ ПРОТОКОЛА
СПИСОК РАЗРАБОТЧИКОВ ПРОТОКОЛА:
1) Байсеркин Бауыржан Сатжанович – доктор медицинских наук, РГП на ПХВ «Казахский научный центр дерматологии и инфекционных заболеваний» МЗ РК, директор.
2) Кошерова Бахыт Нургалиевна – доктор медицинских наук, профессор НАО «Медицинский университет Караганды» проректор по клинической работе.
3) Абишев Асылхан Туреханович – кандидат медицинских наук, РГП на ПХВ «Казахский научный центр дерматологии и инфекционных заболеваний» МЗ РК, заместитель директора по научно-клинической работе.
4) Касымбекова Сайранкуль Жузбаевна – РГП на ПХВ «Казахский научный центр дерматологии и инфекционных заболеваний» МЗ РК, заведующая отделом клинического мониторинга.
5) Тажибаева Галия Хаджимуратовна – РГП на ПХВ «Казахский научный центр дерматологии и инфекционных заболеваний» МЗ РК, руководитель диагностической лаборатории.
6) Ахметова Гулжахан Мажитовна – кандидат медицинских наук, РГП на ПХВ «Казахский научный центр дерматологии и инфекционных заболеваний» МЗ РК, специалист отдела клинического мониторинга.
7) Сорокина Марина Евгеньевна – кандидат медицинских наук, КГКП «Павлодарский областной центр по профилактике и борьбе со СПИДом», заведующая отделом лечебной помощи.
8) Жанжигитова Капиза Жандарбековна – магистр медицинских наук, НУО «Казахстанско-Российский медицинский университет» ассистент кафедры внутренних болезней с курсом клинической фармакологии, клинический фармаколог.
Указание на отсутствие конфликта интересов: отсутствует.
Рецензенты:
1) Доскожаева Сауле Темирбулатовна – доктор медицинских наук, профессор АО «Казахский медицинский университет непрерывного образования», проректор по учебной работе, заведующая кафедрой инфекционных болезней.
2) Айтмаганбетова Индира Абдраковна – кандидат медицинских наук, исполнительный директор программы борьбы с туберкулезом и ВИЧ Регионального Офиса Центров США по контролю и профилактике заболеваний.
3) Петренко Ирина Ивановна – Председатель ОЮЛ «Ассоциация общественного здоровья».
Условия пересмотра протокола: через 5 лет после его опубликования и с даты его вступления в действие или при наличии новых методов и уровнем доказательности.
Приложение 1
Диагностика нарушений познавательной деятельности (нейрокогнитивных расстройств)
Оценку нарушений познавательной деятельности (когнитивных функций) целесообразно проводить у всех ВИЧ-инфицированных пациентов без отягощающих факторов (тяжелые психиатрические заболевания, злоупотребление психоактивными веществами, в том числе алкоголем, текущие оппортунистические инфекции центральной нервной системы, другие неврологические заболевания) в течение 6 месяцев со времени постановки диагноза. Данный подход позволяет точно определить исходные показатели и, соответственно, более точно оценить дальнейшие изменения. Для раннего скрининга когнитивных функций необходимо задать пациенту 3 вопроса (S.Simionietal, AIDS 2009, EACS 2023): 1. Часто ли у Вас бывают случаи потери памяти (например, Вы забываете значительные события, даже самые недавние, назначенные встречи и т.д.)? 2. Чувствуете ли Вы, что стали медленнее думать, строить планы, решать проблемы? 3. Бывает ли Вам трудно сосредоточить внимание (например, на разговоре, на книге, на фильме)? На каждый вопрос пациент может дать один из следующих ответов: a) никогда, b) редко, c) определенно да. Считается, что у пациента имеется патология, если он ответил «определенно да» хотя бы на один вопрос. В случае выявления патологии по возможности необходимо провести нейропсихологическое обследование пациента. Нейропсихологическое обследование должно включать в себя тесты для изучения следующих характеристик познавательной деятельности: слухоречевая и зрительная память, счет, скорость восприятия информации, внимание, двигательные навыки. (Antinorietal, Neurology, 2007).
В случае выявления патологии требуется обследование пациента у невролога, проведение МРТ головного мозга и исследовании спинномозговой жидкости (СМЖ) на вирусную нагрузку и, если есть к тому показания, провести исследование генотипической резистентности к препаратам в двойной пробе СМЖ и плазмы крови. Если у пациента выявлена патология нейрокогнитивных функций на этапе скрининга или при дальнейшем нейропсихологическом обследовании, необходимо рассмотреть возможность включения в схему препаратов, потенциально воздействующих на центральную нервную систему. К ним относятся либо те препараты, проникновение которых в СМЖ было продемонстрировано в исследованиях, проведенных у здоровых ВИЧ-инфицированных пациентов(концентрация выше IC90 у более чем 90% обследуемых пациентов), либо те, для которых доказана краткосрочная (3–6 мес.) эффективность воздействия на когнитивные функции или на снижение ВН на СМЖ, при условии, что оценка проводится в отсутствие каких-либо других совместно принимаемых препаратов или в рамках контролируемых исследований, результаты которых рецензируются экспертами (EACS 2023).
Приложение 2
Обследование ВИЧ-инфицированных пациентов при первичном и последующих посещениях
| Оценка | В момент постановки диагноза ВИЧ | Прежде чем начать АРТ | Частота наблюдений | Примечания | |
| АНАМНЕЗ | |||||
| Медицинский | Полный медицинский анамнез, в том числе: | Первое посе- щение | При переводе пациента к другому врачу, повторить обследование | ||
| Семейный анамнез (в т.ч. ранние ССЗ, диабет, гипертензия, хронические заболевания почек, печени) | Первое посе- щение | Ранние ССЗ: сердечно-сосудистые нарушения у родственников первой степени родства (мужчин моложе 55 лет и женщин моложе 65 лет) | |||
| Сопутствующая лекарственная терапия(i) | Каждое посе- щение | ||||
| Прошлые и текущие сопутствующие заболевания | Каждое посе- щение | ||||
| Прививочный анамнез | Ежегодно | Определить титр антител и провести вакцинацию, в случае показаний, Вакцинация | |||
| Психосоциальный | Образ жизни (употребление алкоголя, курение, питание, физические нагрузки, употребление наркотиков) | Каждые 6-12 месяцев | При неблагоприятном образе жизни и наличии вредных привычек требуется более частое наблюдение Проконсультировать и оказать поддержку, если необходимо Проконсультировать, если необходимо | ||
| Трудовая деятельность | Каждое посещение | ||||
| Социальное и бытовое обеспечение | |||||
| Психологические заболевания | |||||
| Партнер и дети | Провести тестирование партнера и детей, если они подвержены риску | ||||
| Сексуальное и репродуктивное здоровье | Анамнез половой жизни | Каждые 6-12 месяцев | Принять меры для решения проблем, связанных с нарушением половой функции Если имеется риск передачи половым путем, то его следует устранить | ||
| Безопасный секс | |||||
| Статус партнера и раскрытие статуса | Рассмотреть вопрос начала АРТ, ПКП или ДКП у ВИЧ-дискордантных пар | ||||
| Проблемы зачатия | |||||
| Гипогонадизм (включая климакс) | Согласно показаниям | Пациенты с жалобами на нарушение половой функции | |||
| ВИЧ-ИНФЕКЦИЯ | |||||
| Вирусология | Подтверждение положительного результата теста на антитела к ВИЧ | Каждые 3-6 месяцев в случае вирусологической неудачи | Более частое наблюдение ВН ВИЧ в начале АРТ. Провести тест на генотипическую резистентность, если проводимое лечение неэффективно, либо если имеется риск суперинфекции. | ||
| ВН ВИЧ в плазме крови | |||||
| R5-тропизм (при наличии) | /- | Провести скрининг, если в схеме лечения предусмотрен антагонист R5-тропного вируса | |||
| Иммунология | CD4: абсолютное количество, соотношение CD4/CD8 и % (можно также: CD8 и %) | Каждые 6 — 12 месяцев | Ежегодно при стабильном состоянии на АРТ и если количество СD4 > 350 кл/мкл(ii) Соотношение CD4/CD8 является прогностическим фактором развития серьезных заболеваний | ||
| HLA B*5701 (при наличии) | Перед началом АРТ с ABC провести скрининг, если он ранее не проводился | ||||
| КО-ИНФЕКЦИИ | |||||
| ИППП | Серологический тест на сифилис | Ежегодно/ Согласно показаниям | Более часто проводить скрининг при наличии риска | ||
| Скрининг на ИППП | Ежегодно/ Согласно показаниям | Провести скрининг при наличии риска и во время беременности | |||
| Вирусный гепатит | Серологический тест на ВГA | Ежегодно/ Согласно показаниям | При наличии риска (напр., МСМ) провести скрининг, при отсутствии иммунитета провести вакцинацию | ||
| Скрининг на ВГC | Ежегодный скрининг, если риск остается (напр., МСМ, ЛУИН). Определить уровень РНК ВГC, если тест на антитела к ВГС положителен или есть подозрение на острую инфекцию. | ||||
| Скрининг на ВГB | Ежегодный скрининг для восприимчивых пациентов; при отсутствии иммунитета провести вакцинацию. Применять АРТ с TDF или TAF у пациентов-неответчиков на вакцинацию | ||||
| Туберкулез | G-Xpert | Повторить скрининг в случае контакта | Рассмотреть вопрос о регулярной G-Xpert для пациентов из групп населения с высокой распространенностью туберкулеза. Использование IGRA в зависимости от доступности. | ||
| IGRA для отдельных групп населения с высоким риском (при наличии) | |||||
| Другие | Серологический тест на вирус ветряной оспы | Провести вакцинацию, в случае показаний | |||
| Серологический тест на корь/ краснуху | Провести вакцинацию, в случае показаний | ||||
| Серологический тест на токсоплазмоз | |||||
| Серологический тест на ЦМВ | |||||
| Серологический тест на лейшманию | /- | Скрининг с учетом стран пребывания / страны происхождения | |||
| Скрининг на антиген криптококка | Провести скрининг на антиген криптококка в сыворотке крови, если количество CD4 < 100 кл/мкл | ||||
| Обследование на тропических паразитов (в т.ч. серологический тест на шистосомоз) | /- | Скрининг с учетом стран пребывания / страны происхождения | |||
| Вирус гриппа | Ежегодно | Для всех ВИЧ-позитивных | |||
| Вирус папилломы человека | Согласно показаниям | Провести вакцинацию всех ВИЧ-позитивных пациентов в возрасте до 26 лет (до 40 лет, если МСМ). Если установлено инфицирование ВПЧ, эффективность вакцины сомнительна | |||
| СОПУТСТВУЮЩИЕ ЗАБОЛЕВАНИЯ | |||||
| Гематология | ОАК | Каждые 3-6 месяцев | |||
| Гемоглобинопатии | Проводить скрининг пациентов с высоким риском | ||||
| G6PD (глюкозо-6-фосфат- дегидрогеназа) | Проводить скрининг пациентов с высоким риском | ||||
| Композиционный состав тела | Индекс массы тела | Ежегодно | |||
| Сердечно — сосудистые заболевания | Оценка риска (по Фремингемской шкале(iii)) | Каждые 2 года | Требуется проводить для всех мужчин старше 40 лет и женщин старше 50 лет, не имеющих ССЗ | ||
| ЭКГ | /- | Согласно показаниям | Предусмотреть проведение исходной ЭКГ, прежде начать применять антиретровирусные препараты, в связи с которыми могут возникнуть проблемы проводимости | ||
| Гипертензия | Артериальное давление | Ежегодно | |||
| Липиды | TC, HDL-c, LDL-c, TG(iv) | Ежегодно | Повторить натощак (т.е. не потребляя калории в течение 8 часов или более), если нужно для медицинского вмешательства | ||
| Глюкоза | Глюкоза в сыворотке крови | Ежегодно | Рассмотреть вопрос об оральном тесте на толерантность к глюкозе/HbA1c, если уровни глюкозы натощак равны 5,7-6,9 ммоль/л (100-125 мг/дл) | ||
| Заболевания легких | Респираторные симптомы и факторы риска(xii) | Ежегодно | При жалобах на сильную одышку при сохраненном объеме легких может быть выполнена эхокардиография — для исключения сердечной недостаточности и/или легочной гипертензии | ||
| Спирометрия | Согласно показаниям | Спирометрию необходимо проводить всем пациентам с симптомами(xii) | |||
| Заболевания печени | Оценка риска(v) | Ежегодно | |||
| АЛТ/АСТ, ЩФ, билирубин | Каждые 3-6 месяцев | Более частое наблюдение перед назначением гепатотоксичных препаратов и во время их применения. | |||
| Определение стадии фиброза печени | Каждые 12 месяцев | У пациентов с коинфекцией ВГС и/или ВГВ (например, ФиброСкан, сывороточные маркеры фиброза) | |||
| УЗИ печени | Каждые 12 месяцев | У пациентов с циррозом печени и у пациентов с коинфекцией ВГВ с высоким риском развития ГЦК(xiii) | |||
| Заболевания почек | Оценка риска(vi) | Ежегодно | Более частое наблюдение при факторах риска ХЗП(vi) и/или перед назначением и во время приема нефротоксичных препаратов(ix) | ||
| оСКФ (CKD-EPI)(vii) | Каждые 3-6 месяцев | ||||
| Полосковый анализ мочи(viii) | Ежегодно | Каждые 6 месяцев, если оСКФ <60 мл/мин или при резком снижении оСКФ(xiv). Если протеинурия ≥1 и/или оСКФ <60 мл/мин, измерить БМ/К или АМ/К(viii) | |||
| Заболевания костей | Биохимия крови на выявление заболеваний костей: кальций, фосфаты (PO4), щелочная фосфатаза | Каждые 12 месяцев | |||
| Оценка риска(X) (FRAX®(XI) для пациентов старше 40 лет) | Раз в 2 года | Рассмотреть вопрос о проведении DXA для отдельных пациентов. | |||
| Витамин D | 25(OH) витамин D | Согласно показаниям | Проводить скрининг пациентов с высоким риском | ||
| Нейрокогнитивные расстройства | Опросник для скрининга | Раз в 2 года | Скрининг всех пациентов без отягощающих факторов. В случае выявления патологии или симптомов, направить к психотерапевту для дальнейшего обследования. | ||
| Депрессия | Опросник | Согласно показаниям | Проводить скрининг пациентов с высоким риском | ||
| Рак | Маммография | Раз в 1-3 года | Женщины в возрасте 50-70 лет | ||
| ПАП-мазок | Раз в 1-3 года | ВИЧ-положительные женщины старше 21 года или в течение 1 года после начала половой жизни | |||
| Ректальное исследование и аноскопия | Раз в 1-3 года | МСМ и пациенты с дисплазией, ассоциированной с ВПЧ. | |||
| УЗИ и тест на альфа- фетопротеин | Каждые 12 месяцев | В спорных случаях / Для пациентов с циррозом печени и пациентов с коинфекцией ВГB с высоким риском развития ГЦК(XIII) | |||
| I Пересмотреть все лекарства, совместно применяемые с АРТ, которые могут взаимодействовать с ними или способствовать росту сопутствующих заболеваний; Взаимодействие АРВ-препаратов с антидепрессантами Взаимодействие АРВ-препаратов с гипотензивными средствами Взаимодействие АРВ-препаратов с анальгетиками Взаимодействие АРВ-препаратов с антикоагулянтами и антиагрегантами Взаимодействие АРВ-препаратов с противомалярийными препаратами Взаимодействие АРВ-препаратов с бронхорасширяющими препаратами (для ХОБЛ) Взаимодействие АРВ-препаратов с иммунодепрессантами (для ППО) Взаимодействие АРВ-препаратов с препаратами для лечения легочной гипертензии Взаимодействие АРВ-препаратов с кортикостероидами Взаимодействие АРВ-препаратов с контрацептивами Взаимодействие АРВ-препаратов с антивирусными препаратами прямого действия и www.hiv-druginteractions.org II При стабильном состоянии на АРТ, неопределяемой ВН ВИЧ и количестве клеток CD4 > 350 кл/мкл, проводить анализ на СD4 один раз в год. III Имеется формула оценки риска, разработанная на основании данных групп ВИЧ- инфицированных пациентов (см: http://www.chip.dk/Tools). Примечание: если пациент принимает препараты для контроля дислипидемии и/или гипертензии, то оценка риска должна интерпретироваться с осторожностью. IV Расчет ЛНП-холестерина для случаев, когда уровень триглицеридов не является высоким, можно найти на http://www.hivpv.org/. V В числе факторов риска хронического заболевания печени: алкоголь, вирусные гепатиты, ожирение, диабет, резистентность к инсулину, гиперлипидемия, прием гепатотоксичных препаратов. VI Факторы риска ХЗП: гипертензия, диабет, ССЗ, семейный анамнез, принадлежность к негроидной расе, вирусные гепатиты, низкое количество клеток CD4, курение, возраст (старше среднего), сопутствующая терапия нефротоксичными препаратами. VII оСКФ: использовать формулу СКD-EPI на основании уровеня креатинина в сыворотке крови, пола, возраста и этнической принадлежности, т.к. количественный анализ оСКФ действителен при >60 мл/мин. В качестве альтернативы можно использовать сокращенную формулу модификации диеты при почечных заболеваниях (сМДПЗ) или формулу Кокрофта-Голта; см. http://www.chip.dk/Tools VIII Некоторые эксперты рекомендуют соотношения АМ/К (альбумин мочи/креатинин) или БМ/К (белок мочи/креатинин) в качестве скринингового теста на протеинурию у всех пациентов. АМ/К, главным образом, выявляет заболевание почечных клубочков. Применяется для пациентов с диабетом. БМ/К определяет общий белок мочи на фоне заболеваний почечных клубочков и канальцев. IX Разработаны различные модели для определения 5-летней шкалы риска ХЗП при использовании различных нефротоксичных препаратов АРТ, с учетом как связанных, так и не связанных с ВИЧ факторов риска. [6], [7] X Классические факторы риска: возраст (старше среднего), женский пол, гипогонадизм, переломы бедра в семейном анамнезе, низкий ИМТ (≤19 кг/м2), дефицит витамина D, курение, недостаток физических нагрузок, низкотравматичный перелом в анамнезе, избыточное потребление алкоголя (>3 стандартных доз в день), прием стероидов (минимум 5 мг в течение >3 мес.). XI Разработанный ВОЗ инструментарий для оценки риска переломов (FRAX®): www. shef.ac.uk/FRAX XII Респираторные симптомы: одышка, хронический кашель и мокрота. Факторы риска: курение, род занятий, загрязнение воздуха и факторы защиты организма, включая предыдущие ПХФ или ТБ, рецидивирующую пневмонию и дефицит альфа-1- антитрипсина. Диагностику ХОБЛ следует предусмотреть для пациентов старше. 35 лет, у которых имеется фактор риска (курение в прошлом или в настоящем) и наблюдается одышка при физической нагрузке, хронический кашель, постоянное выделение мокроты, частые «зимние» бронхиты или сухие свистящие хрипы. XIII Скрининг на ГЦК рекоменован всем пациентам с циррозом независимо от причин. У пациентов с ВГВ без цирроза скрининг на ГЦК должен проводиться среди тех, у кого когда-либо был хронический гепатит (повышенная трансаминаза) или с факторами риска в отношении ГЦК, включая наличие ГЦК в семейной истории, принадлежность к монголоидной или негроидной расе, см. http://www.easl.eu/research/our-contributions/ clinical-practice-guidelines. В индивидуальном порядке скрининг на ГЦК можно не проводить у пациентов без факторов риска и нормальным уровнем трансаминаз до начала лечения ВГВ. XIV Определяется как снижение оСКФ на 5 мл/мин в год в течение 3 лет подряд или подтвержденное снижение оСКФ на 25% по сравнению с исходным уровнем. | |||||
Приложение 3
Оценка готовности ВИЧ-инфицированных пациентов начинать и продолжать АРТ
| Цель: помочь пациентам начать и/или продолжать АРТ | |
| Стратегии начала АРТ изменились с появлением результатов исследования START [1]. Доказано, что начало АРТ в день установления диагноза «ВИЧ-инфекция» возможно и приемлемо для людей с ВИЧ- инфекцией. Тем не менее, оценка готовности к началу АРТ имеет важное значение для того, чтобы ВИЧ-позитивный человек мог выразить свое предпочтение и не испытывал давления по незамедлительному началу АРТ, если только у него нет клинических показаний для этого. Для того, чтобы АРТ была успешной, необходима готовность пациента ее начать, а также правильный прием выбранной схемы лечения в течение продолжительного времени. От осознания проблемы до применения АРТ пациент проходит путь из 5 стадий. Понимая стадию готовности пациента, врач, используя специальные методы, помогает ему начать и продолжать АРТ | Определите стадию готовности пациента, используя технику WEMS(I), и проведите с ним беседу, стимулируя его к разговору и задавая вопросы, допускающие несколько ответов: “Я бы хотел поговорить с вами о лечении ВИЧ,” <пауза> “что вы об этом думаете?” На основании ответов пациента, определите стадию его готовности и дальше действуйте соответствующе(II). Незамедлительное (тот же день) начало АРТ следует серьезно рассматривать в следующих ситуациях:
|
| Стадии готовности к началу АРТ | |
| Неосознанность: “Мне это не нужно, я хорошо себя чувствую”. “Я не хочу об этом думать”. | Поддержка: покажите, что вы уважаете позицию пациента/постарайтесь понять его убеждения в отношении здоровья и лечения/установите доверие/предоставьте краткую информацию в соответствии с индивидуальными потребностями пациента/назначьте дату следующего посещения. |
| Обдумывание: “Я взвешиваю «за» и «против» и не знаю, что с этим делать”. | Поддержка: покажите, что сомневаться — это нормально/поддержите пациента в оценке «за» и «против»/оцените, в какой информации нуждается пациент и помогите ему ее найти/назначьте дату следующего посещения. |
| Подготовка: “Я хочу начать; я думаю, что лекарства позволят мне жить нормальной жизнью”. | Поддержка: поддержите решение пациента/ вместе с пациентом выберите наиболее подходящую схему лечения/расскажите ему о приверженности лечению, резистентности, побочных эффектах и т.д./обсудите включение лечения в обычный распорядок дня/оцените веру пациента в собственные силы/Оцените его самоэффективность. Спросите: Уверены ли вы, что, начав лечение, вы сможете и дальше принимать лекарства так, как мы с вами договорились (указать, как именно)? Используйте шкалу VAS 0-10(III) Обдумайте наработку навыков: • Обучение приему препаратов, возможно, с применением Системы электронного мониторинга приема препарата (MEMS), например, с использованием электронных таблетниц; • Лечение под непосредственным наблюдением с дальнейшим обучением; • Использование напоминаний на мобильном телефоне, таблетниц и т.д.; • Ипользование, по мере необходимости, вспомогательных средств и привлечение других людей. |
| Действие: “Я начну АРТ сейчас” | «Последняя проверка»: после того, как план лечения разработан, готов ли пациент начать АРТ, и есть ли АРТ в наличии? |
| Лечение: “Я буду продолжать” или ” У меня есть затруднения, которые продолжаются в течение длительного времени» Предостережение: Пациент может вернуться на одну из предыдущих стадий, даже со стадии «лечение» на стадию «неосознанность» | Оценка: Приверженность — каждые 3-6 месяцев (IV) Оцените приверженность: Пациентам с хорошей приверженностью: покажите, что вы цените их успехи. Оценка: Мнение самого пациента о том, может ли он продолжать лечение и соблюдать схему лечения. Спросите: Вы уверены, что в следующие 3-6 месяцев вы будете принимать эти лекарства? Используйте шкалу VAS 0-10(III) Для пациентов с неудовлетворительной приверженностью: используйте метод «отражения»(V) при обсуждении проблем; задавайте вопросы, допускающие несколько ответов, для выявления неправильных убеждений. Оценка: Стадии готовности; в зависимсти от нее поддержите пациента Оценка: Препятствий и облегчающие факторы(VI). Назначьте дату следующего посещения и еще раз поддержите пациента |
| Существует несколько барьеров, способных влиять на принятие решений по поводу начала АРТ и на приверженность | |
| Выявление и обсуждение препятствий и облегчающих факторов | |
Систематической оценке должны подлежать:
|
|
| Выявляйте, обсуждайте и устраняйте проблемы, с привлечением, по мере возможности, врачей-специалистов различных профилей, патронажных медицинских сестер, равных консультантов. | |
| I WEMS: Ожидание (> 3 сек.), отклик, отражение II Пациенты, приходящие к врачу, могут находиться на разных стадиях готовности: неосознанность, осознание или подготовка. Прежде всего, нужно определить ту стадию, на которой находится пациент, а затем поддержать его и далее действовать соответственно. В случае позднего обращения за медицинской помощью (CD4 <350 кл/мкл), следует начать АРТ незамедлительно. Пациент нуждается в пристальном наблюдении и оптимальной поддержке. Назначьте дату следующего посещения в ближайшее время, т.е. через 1-2 недели. III VAS – это визуальная аналоговая шкала с диапазоном от 0 до 10 (0 до 10 = я не справлюсь, 10 = я уверен, что справлюсь). IV Рекомендуемые вопросы по приверженности: “Как часто в последние 4 недели вы пропускали прием препаратов для лечения ВИЧ: каждый день, более 1 раза в неделю, раз в неделю, раз в две недели, раз в месяц, никогда?”/ «Случалось ли вам пропускать два или более приемов подряд?” . V Отзеркаливание: повторение того, что пациент сказал или выразил невербальным образом (например, гнев или разочарование) БЕЗ введения новых элементов путем новых вопросов или сообщений. VI Приверженность долгосрочному лечению. VII Опросник PHQ-2 или PHQ-9 [5]. Метаанализ показывает постоянную связь между депрессией и неприверженностью к АРТ не только у пациентов с клинической депрессией. Таким образом, оценка и интервенция, направленная на снижение тяжести депрессивных симптомов, важны даже при субклинической форме. Задайте вопросы: «Беспокоили ли Вас следующие проблемы в течение последних 2 недель? 1. Вам не хотелось ничего делать; 2. У Вас было плохое настроение, Вы были подавлены или испытывали чувство безысходности.» Ответы: Ни разу (0) / Несколько дней (1) / Более половины дней (2) / Почти каждый день (3). Если у пациента 2 или более баллов, задайте семь дополнительных вопросов VIII Задайте вопросы: “Чувствуете ли вы, что в повседневной жизни вам бывает трудно сосредоточиться?” / “Чувствуете ли вы, что медленно думаете?” / “Вам не кажется, что у вас проблемы с памятью?” / “Ваши друзья или родственники когда-нибудь замечали, что у вас проблемы с концентрацией внимания или с памятью?”. IX Опросник FAST для выявления злоупотребления алкоголем, вопросы: Как часто в прошлом году Вы выпивали 6 или более доз (если женщина) или 8 или более доз (если мужчина) за один раз? 0 = я не справлюсь, 10 = я уверен, что справлюсь). Никогда=0, Реже раза в месяц=1, Раз в месяц=2, Раз в неделю=3, Каждый или почти каждый день=4. Остановитесь, если ответ 0 (Никогда). Задайте дополнительные вопросы, если ответ 1, 2, 3 или 4 X Алгоритм адаптирован. | |
Приложение 4
Стартовые схемы для взрослых ВИЧ-инфицированных пациентов, впервые начинающих АРТ
A) Рекомендуемые схемы лечения (необходимо выбрать одну из представленных схем)*,**
| Схема лечения | Дозировка | Меры предосторожности | Требования к питанию |
| 2 НИОТ ИИ | |||
| ABC/3TC/DTG(I, II) | ABC/3TC/DTG 600/300/50 мг, 1 таблетка 1 р/сут | Антациды, содержащие Al/Ca/Мg, или мультивитамины следует принимать через некоторое время (минимум через 2 часа после или за 6 часов до). DTG 50 мг с рифампицином принимать 2 р/сут. | Нет |
| TAF/FTC(III) или TDF/FTC(III) DTG | TAF/FTC 25/200 мг, 1 таблетка 1 р/сут TDF/FTC 300/200 мг, 1 таблетка 1 р/сут DTG 50 мг, 1 таблетка 1 р/сут | Нет | |
| TAF/FTC/EVG/c(III) или TDF/FTC/EVG/c (III, IV) | TAF/FTC/EVG/c 10/200/150/150 мг, 1 таблетка 1 р/сут или TDF/FTC/EVG/c 300/200/150/150 мг, 1 таблетка 1 р/сут | Антациды, содержащие Al/Ca/Мг, или мультивитамины следует принимать через некоторое время (минимум через 2 часа после или за 6 часов до). | Во время еды |
| TAF/FTC(III) или TDF/FTC(III) RAL | TAF/FTC 25/200 мг, 1 таблетка 1 р/сут или TDF/FTC 300/200 мг, 1 таблетка 1 р/сут RAL 400 мг, 1 таблетка 2 р/сут | Не рекомендовано назначение совместно с антацидами, содержащими Al или Мg. RAL 400 или 800 мг в сочетании с рифампицином принимать 2 р/сут. | Нет |
| TAF/FTC/BIC | TAF/FTC/BIC 25/200/50 мг, 1 таблетка 1 р/сут | не следует использовать вместе с рифампицином и зверобоем | Нет |
| 2 НИОТ ННИОТ | |||
| TAF/FTC/RPV(III) или TDF/FTC/RPV(III) | TАF/FTC/RPV 25/200/25 мг, 1 таблетка 1 р/сут или TDF/FTC/RPV 300/200/25 мг, 1 таблетка 1 р/сут | Только если количество CD4 > 200 клеток/ мкл и ВН ВИЧ <100 000 копий/мл. ИПП противопоказаны; H2-блокаторы принимать за 12 часов до приема RPV или через 4 часа после него. | Во время еды |
| 2 НИОТ ИП/р или ИП/к | |||
| TAF/FTC(III) или TDF/FTC(III) DRV/c(V) или DRV/r(V) | TАF/FTC 10/200 мг, 1 таблетка 1 р/сут или TDF/FTC 300/200 мг, 1 таблетка 1 р/сут DRV/с 800/150 мг, 1 таблетка 1 р/сут или DRV 800 мг, 1 таблетка 1 р/сут RTV 100 мг, 1 таблетка 1 р/сут | Следить за пациентами с аллергией на сульфаниламиды. | Во время еды |
В) Альтернативные схемы лечения (использовать, если ни одна из предпочитаемых схем недоступна или неосуществима по какой-либо причине)
| Схема лечения | Дозировка | Меры предосторожности | Требования к питанию |
| 2 НИОТ ИИ | |||
| ABC/3TC(I, II) RAL | ABC/3TC 600/300 мг, 1 таблетка 1 р/сут RAL 400 мг, 1 таблетка 2 р/сут | Не рекомендовано назначение вместе с антацидами, содержащими Al или Мg. RAL 400 или 800 мг в сочетании с рифампицином принимать 2 р/сут. | Нет |
| 2 НИОТ ННИОТ | |||
| ABC/3TC(I, II) EFV(VI) | ABC/3TC 600/300 мг, 1 таблетка 1 р/сут EFV 600 мг, 1 таблетка 1 р/сут | Только если ВН ВИЧ < 100 000 копий/мл | Перед сном или за 2 часа до ужина |
| TDF/FTC/EFV(III, VI) | TDF/FTC/EFV 300/200/600 мг, 1 таблетка 1 р/сут | ||
| 2 НИОТ ИП/р или ИП/к | |||
| TAF/FTC(III) или TDF/FTC(III) ATV/c(VII, VIII) или ATV/r(VII,VIII) | TАF/FTC 10/200 мг, 1 таблетка 1 р/сут или TDF/FTC 300/200 мг, 1 таблетка 1 р/сут ATV/с 300/150 мг, 1 таблетка 1 р/сут или ATV 300 мг, 1 таблетка 1 р/сут RTV 1 таблетка 100 мг 1 р/сут | Во время еды | |
| ABC/3TC (I, II) ATV/c(VII, VIII) или ATV/r(VII,VIII) | ABC/3TC 600/300 мг, 1 таблетка 1 р/сут ATV/c 300/150 мг, 1 таблетка 1 р/сут или ATV 300 мг RTV 1 таблетка 1 р/сут 100 мг, 1 таблетка 1 р/сут | Только если ВН ВИЧ < 100 000 копий/мл | Во время еды |
| ABC/3TC (I, II) DRV/c (V) или DRV/r (V) | ABC/3TC 600/300 мг, 1 таблетка 1 р/сут DRV/c 800/150 мг, 1 таблетка 1 р/сут или DRV 800 мг, 1 таблетка 1 р/сут RTV 1 таблетка 100 мг 1 р/сут | Следить за пациентами с аллергией на сульфаниламиды | Во время еды |
| Другие схемы | |||
| RAL(II) DRV/c(V) или DRV/r(V) | RAL 400 мг, 1 таблетка 2 р/сут DRV/c 800/150 мг, 1 таблетка 1 р/сут или DRV 800 мг, 1 таблетка 1 р/сут RTV 100 мг, 1 таблетка 1 р/сут | Только если количество CD4 >200 кл/мкл и ВН ВИЧ <100 000 копий/мл. Совместное назначение с антацидами, содержащими Al или Мg, не рекомендуется. | Во время еды |
| * Рассматриваются (в алфавитном порядке) только те препараты, которые в настоящее время лицензированы Европейским агентством лекарственных средств (EMA) для начала терапии. ** Непатентованные препараты против ВИЧ становятся все более доступными и могут применяться в течение некоторого времени – до тех пор, пока они заменяют соответствующий патентованный препарат и не нарушают рекомендованную комбинацию фиксированных доз. I ABC противопоказан, если тест на HLA B*5701 дал положительный результат. Даже если результат теста на HLA B*5701 отрицателен, необходимо проконсультировать пациента на случай реакции гиперчувствительности. ABC следует использовать с осторожностью у пациентов с высоким риском ССЗ (>20%). II Используйте эту комбинацию, только если анализ на HBs Ag отрицателен. III В некоторых странах TDF выпускается с маркировкой 245 мг, а не 300 мг, чтобы показать количество пролекарства (тенофовира дизопроксил). При возможности следует заменить комбинированные препараты, содержащие TDF, на комбинированные препараты, содержащие TAF. При совместном применении с препаратами, которые ингибируют P-гликопротеин, TAF назначают в дозировке 10 мг; с препаратами, которые не ингибируют P-гликопротеин, TAF назначают в дозировке 25 мг. Решение, использовать TDF или TAF зависит от индивидуальных характеристик и доступности препарата. Существует ограниченное количество данные долгосрочных исследований TAF. Необходимо отдавать предпочтение**** TAF***, а не TDF у пациентов с: *** Имеются ограниченные данные об использовании TAF с оСКФ <30 мл/мин; **** Экспертное мнение в ожидании клинических данных. IV TDF/FTC/EVG/c использовать, только если оСКФ ≥ 70 мл/мин. Не рекомендуется назначать TDF/FTC/EVG/c пациентам с оСКФ <90 мл/мин, если это не является предпочтительной схемой. V Одно исследование показало увеличение риска сердечно-сосудистых заболеваний с кумулятивным использованием DRV [13]. VI EFV: не назначать, если в анамнезе есть попытки суицида или психическое заболевание; не активны в отношении штаммов группы ВИЧ-2 и ВИЧ-1 группы О. VII Совместное применение ИПП противопоказано. Если совместное применение с ИПП неизбежно, рассмотрите альтернативный режим; можно увеличить дозу ATV до 400 мг 1 р/сут, рекомендуется тщательный клинический мониторинг. Не рекомендовано превышать дозы ИПП, сравнимые с омепразолом 20 мг. Их следует принимать приблизительно за 12 часов до ATV/r. Антагонисты H2 необходимо принять за 12 часов до или через 4 часа после ATV. VIII Потенциальная почечная токсичность с ATV/r и ATV/c. | |||
Приложение 5
Стратегии смены схем для пациентов с вирусологической супрессией
Определение вирусологической супрессии:
В клинических испытаниях, исследующих стратегии смены схем, супрессия определяется количеством ВН ВИЧ <50 копий/мл по крайней мере в течение 6 месяцев.
Показания для смены схемы для пациентов с вирусологической супрессией
- Документально подтвержденная токсичность, вызванная одним или более АРВ-препаратом, включенным в схему. Примеры такой токсичности: липодистрофия (AZT), побочные эффекты со стороны центральной нервной системы (EFV), диарея (PI/r) и желтуха (ATV), проксимальная почечная тубулопатия и низкая минеральная плотность костной ткани (TDF).
- Предотвращение долгосрочной токсичности. Пример подобной смены схемы: профилактика липодистрофии у пациентов, принимающих AZT и профилактика проксимальной почечной тубулопатии с TDF.
- Упреждение тяжелых лекарственных взаимодействий.
- Запланированная беременность.
- Старение и/или сопутствующее заболевание с возможным негативным влиянием препаратов в текущей схеме, например, риск ССЗ, метаболические показатели.
- Упрощение схемы: Снизить количество принимаемых пациентом единиц дозирования препаратов, скорректировать ограничения в пище и улучшить приверженность.
- Начало лечения ВГС в случае лекарственного взаимодействия.
Принципы:
Клиницистам всегда следует рассматривать возможные побочные эффекты или проблемы переносимости с текущими антиретровирусными схемами. Не следует полагать, что пациент с ВИЧ-инфекцией адаптировался и хорошо переносит текущую схему, опираясь только на супрессию ВН ВИЧ.
- Целями изменения схемы лечения должны являться устранение или улучшение нежелательных явлений, содействие адекватному лечению сопутствующих заболеваний и повышение качества жизни.
- Особо важно при смене схемы не подвергать риску вирусологическую супрессию. У пациентов с отсутствием вирусологических неудач и резистентности в анамнезе, смена схемы лечения влечет низкий риск последующей неудачи, если клиницисты выберут одну из рекомендованных комбинаций терапии первой линии. Большинство клинических испытаний, показывающих не меньшую эффективность нового режима после смены, активно исключали пациентов с выявленными ранее вирусологическими неудачами.
- Перед любой сменой схемы лечения необходимо проанализировать полную историю приема АРВ-препаратов пациентом с его показателями ВН ВИЧ, вопросами переносимости и накопительного генотипического исследования резистентности к препаратам.
- ИП/р или ИП/к может быть заменен на небустированный ATV, ННИОТ или ИИ только если может быть гарантирована полная активность двух НИОТ, оставшихся в схеме лечения. Смену схемы следует планировать особенно тщательно, если это может привести к снижению генетического барьера схемы в случае предшествующих вирусологических неудач. До того, как менять схему, следует пересмотреть полную историю АРТ и доступные результаты тестов на резистентность и ВН ВИЧ и убедиться, что нет лекарственного взаимодействия, которое может привести к субоптимальной концентрации препаратов в крови (например, небустированный ATV и TDF).
- До смены препаратов необходимо учесть варианты других схем лечения в случае потенциальной вирусологической неудачи при применении новой схемы. Например, развитие мутации M184V RT у пациентов с ВИЧ-инфекцией, которые потерпели вирусологическую неудачу при приеме схемы, содержащей 3TC, может исключать применение всех доступных на сегодня комбинированных препаратов «вся схема в одной таблетке».
- Смена одного препарата на другой с одинаковым генетическим барьером (например, EFV на RAL) обычно считается безопасной в вирусологическом плане при отсутствии резистентности к новому компоненту схемы.
- Следует внимательно рассматривать возможность лекарственных взаимодействий с новой схемой.
- Если смена схемы предполагает прекращение приема TDF и исключение начала приема TAF, следует проверить у пациента статус ВГВ (избегайте прекращение приема TDF у пациентов с хроническим ВГВ, определите статус вакцинации от ВГВ).
- Следует провести осмотр пациентов с ВИЧ-инфекцией вскоре после смены схемы лечения (например, через 4 недели), чтобы убедиться, что поддерживается уровень супрессии, и проверить схему на возможную токсичность.
- Если пациент с ВИЧ-инфекцией принимает терапию и хорошо переносит схему, которая больше не является предпочтительным вариантом, в изменении схемы нет необходимости. Например: пациент хорошо переносит схему, содержащую EFV.
- Доступны видео-лекции он-лайн — Изменение схем АРТ веб-курса EACS по лечению ВИЧ.
Щадящие стратегии
Двойная терапия:
- DTG RPV
- 3TC (DRV/r или DRV/c) или 3TC (ATV/r или ATV/c)
Клинические исследования не показали, что эти стратегии связаны с более частыми случаями возвратной виремии по сравнению с тройной терапией.
Монотерапия с DRV/r:
В клинических исследованиях эта стратегия была связана с более частыми случаями возвратной виремии по сравнению с тройной терапией. В качестве исключения монотерапия с DRV/r может быть подходящим вариантом лечения пациентов, которым не показана двойная терапия.
Двойная терапия с 3TC ИП/р или монотерапия с DRV/r могут быть назначены только лицам
- у которых отсутствует резистентность к ИП,
- при супрессии ВН ВИЧ до < 50 копий/мл по крайней мере в течение последних 6 месяцев и
- при отсутствии ко-инфекции с хроническим ВГВ.
Нерекомендуемые стратегии
- Монотерапия с ATV/r
- Монотерапия с DTG
- Тройная комбинация НИОТ
- Комбинация 2-х препаратов, например, 1 НИОТ 1 ННИОТ, или 1 НИОТ 1 небустированный ИП, или 1 НИОТ RAL, или 2 НИОТ, MVC RAL, ИП/р или ИП/к MVC, ATV/r или ATV/c RAL.
- Прерывистая терапия, последовательные или длительные перерывы в лечении (27 дней и более).
Приложение 6
Побочные эффекты АРВ – препаратов (по классам)
| Кожа | ЖКТ | Печень | ССС | Локо моторная система | Моче половая система | Нервная система | Жировые отложения | Метаболизм | Прочее | |
| НИОТ | ||||||||||
| ABC | Сыпь* | Тошнота* Диарея* | ИБС | *Синдром системной гиперчувствительности (HLA*B5701- зависимый) | ||||||
| ZDV(ii) | Пигментация ногтей | Тошнота | Стеатоз | Миопатия, Рабдомиолиз | Липоатрофия | Дислипи- демия Гиперлактатемия | Анемия | |||
| d4T(ii) | Панкреатит | Стеатоз | Перифе- рическая нейропа- тия нейропатия | Дислипидемия, Гиперлактатемия | ||||||
| ddI(ii) | Стеатоз, фиброз печени | ИБС | Гиперлак- татемия | |||||||
| 3TC | ||||||||||
| FTC | ||||||||||
| TDF(iii) | Гепатит | ↓ МПК, остеомаляция ↑ Риск переломов | ↓ оСКФ, Синдром Фанкони | |||||||
| TАF(III) | ||||||||||
| ННИОТ | ||||||||||
| EFV | Сыпь | Гепатит | Депрессия, расстрой ства сна, головная боль Суицидальные мысли | Дислипидемия Гинекома стия | ↓ 25(OH) витамин D | |||||
| ETV | Сыпь | |||||||||
| NVP | Сыпь* | Гепатит* | *Системная гиперчувствительность (в зависимости от CD4 и пола) | |||||||
| RPV | Сыпь | Гепатит | ↓ оСКФ(iv) | Депрессия, расстройства сна, головная боль | ||||||
| ИП | ||||||||||
| ATV(V) | Тошнота Диарея(VII) | Гипер- билирубинемия Желтуха Холелитиаз | ↓ оСКФ, нефролитиаз | Дислипидемия | ||||||
| DRV(V) | Сыпь | ИБС | Нефролитиаз | Дислипи демия | ||||||
| LPV | ИБС | ↓ оСКФ | Дислипидемия | |||||||
| I «Частые побочные эффекты» (осложнения, которые могут проявиться не менее чем у 10% ВИЧ-инфицированных пациентов, получающих АРТ) выделены жирным шрифтом. “Тяжелые побочные эффекты» (осложнения, которые могут представлять опасность для жизни пациента и требуют немедленной медицинской помощи) выделены красным цветом. «Нечастые и нетяжелые побочные эффекты» представлены обычным шрифтом черного цвета. II В настоящее время доступен, но в целом не рекомендован из-за своей токсичности III Тенофовира дизопроксил фумарат (TDF) является классической неактивной формой тенофовира. У TAF более низкий уровень нежелательных реакций со стороны почек и костей, связанных с применением тенофовира, но имеется недостаток долгосрочных опытных данных, см. стр. 51-52 и стр. 48. IV Вследствие угнетения канальцевой секреции креатинина почками без воздействия на саму клубочковую фильтрацию. V ATV может применяться как бустированный, так и небустрированный посредством RTV или COBI в низких дозах. Связанные с ATV нежелательные реакции чаще встречаются при бустировании. DRV может применяться в бустированной форме при помощи RTV или COBI в низких дозах. Как RTV, так и COBI, применяемые в низких дозах в качестве бустеров, могут вызвать похожие незначительные проблемы с пищеварением. VI В настоящее время доступен, но редко используется. Требует бустирования RTV. VII Частота и тяжесть отличаются в зависимости от АРВ-препарата. viii Зафиксированы случаи синдрома лекарственной гиперчувствительности (всего 6 случаев). * Эффекты, связанные с реакцией гиперчувствительности. Примечание: Совокупность побочных эффектов, представленных в вышеприведенной таблице, не является исчерпывающей, но в ней представлены все наиболее значимые эффекты с указанием возможной причинной связи с применением препарата. У пациентов, получающих АРТ, часто наблюдается тошнота, диарея и сыпь, и эти симптомы приводятся в таблице по лекарственным препаратам, где указаны возможные причинные связи, установленные на основе клинических наблюдений. | ||||||||||
Приложение 7
Назначение АРВ-препаратов пациентам с затрудненным глотанием
| Препарат | Форма выпуска | Измельчать таблетки | Открывать капсулы | Примечания |
| НИОТ | ||||
| ABC | таблетки (300 мг) раствор (20 мг/мл) | да | Горький вкус. Измельченные таблетки могут быть добавлены в небольшое количество полутвердой пищи или в жидкость, которые следует употребить немедленно | |
| 3TC | капсулы (200 мг) раствор (10 мг/мл)(vii) | да | Измельченные таблетки могут быть добавлены в небольшое количество полутвердой пищи или в жидкость, которые следует употребить немедленно | |
| TDF | таблетки (300(i) мг) | да | Лучше: растворить в ≥ 1 децилитре воды/сока (апельсинового или виноградного), горький вкус | |
| ZDV | капсулы (250 мг) | нет | нет | Вяжущий, горький вкус |
| сироп (10 мг/мл) | Лучше: использовать сироп или вводить внутривенно по 6 мг/кг в день в 5%-м растворе глюкозы | |||
| TAF/FTC | таблетки (25/200 мг и 10/200 мг)(v) | нет | Необходимо проглотить таблетку целиком. Таблетку не следует разжевывать, разламывать, разрезать или измельчать | |
| TDF/FTC | таблетки (300(i)/200 мг) | да | Лучше: растворить в ≥ 1 децилитре воды/сока (апельсинового или виноградного), горький вкус | |
| ABC/3TC | таблетки (600/300 мг) | нет | Использовать раствор отдельных компонентов | |
| ZDV/3TC | таблетки (300/150 мг) | да | Разболтать в воде (≥ 15 мл); другой вариант: использовать раствор отдельных компонентов | |
| ABC/3TC/ZDV | таблетки (300/150/300 мг) | нет | Использовать раствор отдельных компонентов | |
| ННИОТ | ||||
| EFV | таблетки (600 мг) | да | Трудно растворяется; раствор обладает меньшей биодоступностью; если масса тела > 40 кг, использовать дозу 720 мг | |
| капсулы (50, 100, 200 мг) | нет | да | ||
| раствор (30 мг/мл) | ||||
| ETV | таблетки (200 мг) | нет | Разболтать в воде (≥ 5 мл). В стакан следует добавить воду по несколько раз, каждый раз раствор должен быть полностью выпит, чтобы гарантировать потребление целой дозы препарата. | |
| NVP | таблетки (200, 400 мг(ii)) суспензия (10 мг/мл) | да(ii) | Растворить в воде | |
| RPV | таблетки (25 мг) | нет | Измельчение таблеток и добавление в жидкость не рекомендуется. RPV нерастворим в воде в широком диапазоне pH. | |
| TDF/FTC/EFV | таблетки (300(i)/200/600 мг) | нет | ||
| TАF/FTC/RPV | таблетки (25/200/25 мг) | нет | Необходимо проглотить таблетку целиком. Таблетку не следует разжевывать, измельчать или дробить | |
| TDF/FTC/RPV | таблетки (300(i)/200/25 мг) | нет | Измельчение таблеток и добавление в жидкость не рекомендуется. RPV нерастворим в воде в широком диапазоне pH. | |
| ИП | ||||
| ATV | капсулы (150, 200, 300 мг) | нет | да | Трудно открывается; принимать во время еды |
| ATV/с | таблетки (300/150 мг) | нет | Необходимо проглотить таблетку целиком. Таблетку не следует разжевывать, разламывать, разрезать или измельчать | |
| DRV | таблетки (75,150, 400, 600, 800 мг) раствор (100 мг/мл) | да | Принимать во время еды. Измельченные таблетки можно добавить в небольшое количество полутвердой пищи или в жидкость, которые следует употребить немедленно | |
| DRV/c | таблетки (800/150 мг) | нет | ||
| LPV/r | таблетки (200/50 мг) раствор (80/20 мг/mL) | нет | Спирт 42%, не разводить в воде (может произойти осаждение), запить молоком (не водой); принимать во время еды, горький вкус: развести в молочно-шоколадном напитке | |
| RTV | таблетки (100 мг) раствор (80 мг/мл) | нет | Спирт 43%, не разбавлять раствор (может произойти осаждение), запить молоком (не водой); горький вкус; принимать во время еды | |
| Другие | ||||
| DTG | таблетки (50 мг) | да | Измельченные таблетки могут быть добавлены в небольшое количество полутвердой пищи или в жидкость, которые следует употребить немедленно. | |
| MVC | таблетки (150, 300 мг) | да | Хотя компания не обладает какой-либо специфической кинетической информацией, измельчение таблеток не предполагает негативного эффекта на биодоступность | |
| RAL(iii) | таблетки (400 мг) жевательные таблетки (25, 100 мг) | да | Жевательные таблетки имеют более высокую биодоступность: 300 мг жевательной таблетки (= 400 мг таблетки в пленочной оболочке) | |
| TАF/FTC/EVG/c | таблетки (10/200/150/150 мг) | нет | Необходимо проглотить таблетку целиком. Таблетку не следует разжевывать, разламывать, разрезать или измельчать | |
| TDF/FTC/EVG/c | таблетки (300(i)/200/150/150 мг) | нет | Измельчение таблеток практически не влияет на фармакокинетический профиль(iv) | |
| ABC/3TC/DTG (vi) | таблетки (600/300/50 мг) | да | Измельченные таблетки могут быть добавлены в небольшое количество полутвердой пищи или в жидкость, которые следует употребить немедленно | |
| Профилактика/лечение оппортунистических инфекций | ||||
| Азитромицин | таблетки (250 мг) суспензия (40 мг/мл) | нет | ||
| Котримоксазол | таблетки (400/80, форте 800/160 мг) раствор (40/8 мг на мл) | да; форте трудно | Разбавить раствор водой в 3-5 раз (высокая осмоляльность) | |
| Флуконазол | капсулы (50-200 мг) суспензия (40 мг/мл) | нет | да | |
| Пириметамин | таблетки (25 мг) | да | Принимать во время еды | |
| Валганцикловир | таблетки (450 мг) раствор (50 мг/мл) | нет | нет | Трудно растворяется |
| Рифампицин | таблетки (450, 600 мг) | да | Принимать натощак | |
| капсулы (150, 300 мг) | нет | да | ||
| суспензия (20 мг/мл) | ||||
| Рифабутин | капсулы (150 мг) | нет | да | Смешайте с яблочным соусом, сиропом (нерастворим в воде) |
| Изониазид | таблетки (100, 150 мг) | да | Принимать натощак | |
| Пиразинамид | таблетки (500 мг) | да | ||
| Этамбутол | таблетки (100, 400 мг) | да | Трудно растворяется Лучше: использовать раствор внутривенно | |
| Рифампицин/изо- ниазид | таблетки (150/100, 150/75 мг) | да | Принимать натощак | |
| Рифатер (Рифампицин, Изониазид, Пиразинамид) | таблетки (120/50/300 мг) | да | Принимать натощак | |
| Римстар (рифампицин, изониазид, пиразинамид, этамбутол) | таблетки (150/75/400/275 мг) | да | Принимать натощак | |
| Рибавирин | капсулы (200 мг) | нет | да | Разболтать в апельсиновом соке, принимать во время еды |
| I В некоторых странах TDF выпускается с маркировкой 245 мг, а не 300 мг, что показывает количество пролекарства (тенофовира дизопроксил), а не солей фумарата (тенофовира дизопроксил фумарат). II Эффект продленного высвобождения теряется. Примечание: прием NVP 400 мг 1 раз в день (немедленное высвобождение) для пациентов с большой массой тела (≥ 90 кг) может привести к минимальным субтерапевтическим концентрациям, как при приеме NVP 200 мг дважды в день. Таким образом, для людей в большой массой тела предпочтительным является прием NVP два раза в день. III Измельчение таблеток не рекомендуется в инструкции по применению препарата, тем не менее абсорбция RAL не изменилась при измельчении препарата, растворении в 60 мл теплой воды и введении через гастростомическую трубку. Кроме того, абсорбция RAL при применении 400 мг RAL 2р/сут была выше у тех пациентов, которые разжевывали таблетки, а не глотали их целиком. IV Измельчение таблеток не рекомендуется в инструкции по применению препарата, тем не менее фармакокинетический профиль TDF/FTC/EVG/c существенно не изменился после того, как комбинированный препарат (Stribild) был измельчен и принимался во время еды или в виде капельного вливания, по сравнению с приемом целой таблетки V TAF применяется в дозировке 10 мг, если принимается одновременно с препаратами, которые ингибируют Р-гликопротеин, и в дозировке 25 мг, если принимается одновременно с препаратами, которые не оказывают ингибирующего влияния на Р-гликопротеин. VI Фармакокинетические профили DTG/ABC/3TC не изменились до клинически значимой степени, после того, как таблетка с фиксированной дозировкой (Triumeq) была измельчена и добавлена в воду или в энтеральное питание [14]. VII Было доказано, что биодоступность раствора 3TC значительно снижается зависимым от дозы образом от сорбитола, присутствующего в других жидких препаратах (например, ABC, NVP, котримоксазол) | ||||
Приложение 8
Модификация дозировок АРВ-препаратов при нарушении функции печени
| НИОТ | |
| ABC | Классификация по Чайлд-Пью A: 200 мг 2 р/ сут (использовать раствор для П/Ого приема) Классификация по Чайлд-Пью B или C: противопоказано |
| FTC | Без коррекции дозировки |
| 3TC | Без коррекции дозировки |
| TAF | Без коррекции дозировки |
| TAF/FTC | Без коррекции дозировки |
| TDF | Без коррекции дозировки |
| TDF/FTC | Без коррекции дозировки |
| ZDV | Уменьшить дозу на 50%, или вдвое увеличить интервалы между приемами, если классификация по Чайлд-Пью C |
| ННИОТ | |
| EFV | Никаких изменений дозировки; для пациентов с нарушениями функции печени применять с осто- рожностью. |
| TDF/FTC/EFV | |
| ETV | Классификация по Чайлд-Пью A или B: без коррек- ции дозировки Классификация по Чайлд-Пью C: нет данных |
| NVP | Классификация по Чайлд-Пью B или C: противопоказано |
| RPV | Классификация по Чайлд-Пью A или B: без коррекции дозировки Классификация по Чайлд-Пью C: нет данных |
| TAF/FTC/RPV | Классификация по Чайлд-Пью A или B: без коррекции дозировки Классификация по Чайлд-Пью C: нет данных |
| TDF/FTC/RPV | Классификация по Чайлд-Пью A или B: без коррекции дозировки Классификация по Чайлд-Пью C: нет данных |
| ИП | |
| ATV | Классификация по Чайлд-Пью B: 300 мг 1р/сут |
| Классификация по Чайлд-Пью C: не рекомендовано | |
| Бустинг с ритонавиром не рекомендуется для пациентов с нарушениями функции печени (Классификация по Чайлд-Пью B или C) | |
| DRV | Классификация по Чайлд-Пью A или B: без коррекции дозировки |
| Классификация по Чайлд-Пью C: не рекомендовано | |
| DRV/c | Классификация по Чайлд-Пью A или B: без коррекции дозировки |
| Классификация по Чайлд-Пью C: не рекомендовано | |
| LPV/r | Без рекомендаций по дозировке; для пациентов с нарушениями функции печени применять с осто- рожностью. |
| RTV | См. рекомендации для первичного ИП |
| MVC | Без рекомендаций по дозировке. Для пациентов с нарушениями функции печени концентрации, вероятно, увеличатся |
| ИИ | |
| RAL | Без коррекции дозировки |
| EVG | Классификация по Чайлд-Пью A или B: без коррекции дозировки Классификация по Чайлд-Пью C: нет данных |
| DTG | Классификация по Чайлд-Пью A или B: без коррекции дозировки Классификация по Чайлд-Пью C: нет данных |
| TAF/FTC/EVG/c | Классификация по Чайлд-Пью A или B: без коррекции дозировки Классификация по Чайлд-Пью C: нет данных |
| TDF/FTC/EVG/c | Классификация по Чайлд-Пью A или B: без коррекции дозировки Классификация по Чайлд-Пью C: нет данных |
| ABC/3TC/DTG | Использовать отдельные компоненты, см. соответствующие коррекции |
| TAF/FTC/BIC | Использовать отдельные компоненты, см. соответствующие коррекции |
Примечание: Нарушение функции печени является важным показанием для проведения терапевтического наблюдения лекарств, так как опыт коррекции таких дозировок в клинических условиях весьма ограничен.
Приложение 9
Вирусологическая неудача
| Определение | НЕПОЛНАЯ СУПРЕССИЯ: ВН ВИЧ > 200 копий/мл через 6 месяцев(i) после начала терапии у пациентов, ранее не принимавших АРТ. ВОЗОБНОВЛЕНИЕ ВН: подтвержденная ВН ВИЧ > 50 копий/мл у пациентов с ранее неопределяемой ВН ВИЧ. |
| Пересмотреть ожидаемую эффективность схемы лечения | |
| Оценить приверженность пациента, его готовность, переносимость, лекарственные взаимодействия и взаимодействия препаратов с продуктами питания, психосоциальное состояние пациента | |
| Выполнить тест на резистентность к препаратам неэффективной схемы лечения (обычно выполняется при ВН ВИЧ > 350-500 копий/мл и в специализированных лабораториях при более низких уровнях виремии) и получить результаты теста на резистентность из анамнеза, для определения исходных зарегистрированных мутаций | |
| Выполнить тест на тропизм | |
| По возможности, провести терапевтический мониторинг лекарств | |
| Просмотреть историю АРВ-лечения в анамнезе | |
| Определить возможные варианты лечения: активные и потенциально активные препараты/ комбинации | |
| Общие меры | Пересмотреть ожидаемую эффективность схемы лечения |
| Оценить приверженность пациента, его готовность, переносимость, лекарственные взаимодействия и взаимодействия препаратов с продуктами питания, психосоциальное состояние пациента | |
| Выполнить тест на резистентность к препаратам неэффективной схемы лечения (обычно выполняется при ВН ВИЧ > 350-500 копий/мл и в специализированных лабораториях при более низких уровнях виремии) и получить результаты теста на резистентность из анамнеза, для определения исходных зарегистрированных мутаций | |
| Выполнить тест на тропизм | |
| По возможности, провести терапевтический мониторинг лекарств | |
| Просмотреть историю АРВ-лечения в анамнезе | |
| Определить возможные варианты лечения: активные и потенциально активные препараты/ комбинации | |
| Как поступать в случае вирусологической неудачи | Если ВН ВИЧ > 50 и < 500 копий/мл, то: |
| Проверить приверженность | |
| Проверить уровень ВН ВИЧ в плазме крови через 2-4 недели | |
| Если генотип определить невозможно, то рассмотреть возможность смены схемы, исходя из ранее проводимого лечения и данных о резистентности в анамнезе | |
| Если подтверждается уровень ВН ВИЧ > 500 копий/мл, то: | |
| Изменить схему лечения в максимально короткий срок. Какие именно препараты менять – будет зависеть от результатов теста на резистентность: | |
| Если мутаций резистентности не обнаружено, перепроверить приверженность пациента, | |
| Если мутации резистентности обнаружены, то сменить схему лечения на супрессивную с учетом истории лечения; рекомендуются консультации со специалистами различного профиля | |
| Цель новой схемы лечения: ВН ВИЧ < 50 копий/ мл через 6 месяцев | |
| В случае наличия мутаций резистентности | Общие рекомендации: |
| В новой схеме использовать, по меньшей мере, 2 или лучше 3 активных препарата (включая активные препараты из ранее использовавшихся классов), исходя из предыдущих мутаций резистентности, которые присутствуют в текущем или предыдущем генотипическом тесте | |
| Любая схема должна включать в себя как минимум 1 полностью активный ИП/р (например, DRV/r) плюс 1 препарат из класса, который раньше не использовался, например, ингибитор слияния, ИИ или антагонист CCR5 (если тест на тропизм показывает наличие только R5-тропного вируса), или 1 ННИОТ (например, ETV), выбранный по результатам генотипического теста | |
| Если на основании данных о резистентности осталось < 2 активных препаратов, то отложить изменения, за исключением случаев с низким уровнем CD4 (< 100 кл/мкл) или случаев с высоким риском клинического ухудшения, когда целью является сохранение иммунной функции посредством частичного снижения вирусной нагрузки (снижение > 1*log10) при повторном использовании АРВ-препаратов | |
| Если варианты ограничены, необходимо рассмотреть экспериментальные препараты или новые препараты, отдавая предпочтение участию в клинических исследованиях (но при этом следует избегать функциональной монотерапии) | |
| Прерывание лечения не рекомендуется. | |
| В отдельных случаях, возможно, продолжить применение 3TC или FTC даже при доказанной мутации резистентности (M184V/I) | |
| При наличии нескольких вариантов схем критерии предпочтительного выбора схем включают в себя: упрощение схемы, оценку риска токсичности, лекарственное взаимодействие, потенциальную терапию спасения | |
| I У пациентов с очень высоким базовым уровнем ВН ВИЧ (> 100 000 — 500 000 копий/мл) подавление вирусной нагрузки может занять более 6 месяцев | |
Приложение 10
Профилактика и лечение оппортунистических инфекций (ОИ) у пациентов с ВИЧ-инфекцией
Первичная профилактика ОИ согласно стадии иммунодефицита
| Порог количества CD4 /показания |
| Если CD4<200 кл/мкл, CD4%<14% рецидивирующий оральный кандидоз или соответствующее сопутствующее угнетение иммунитета* |
| Профилактика пневмоцистной пневмонии (ПЦП) и токсоплазмоза Остановить: если CD4 > 200 кл/мкл более 3 месяцев или CD4 100-200 кл/мкл и неопределяемая ВН ВИЧ более 3 месяцев * например, использование кортикостероидов с эквивалентом преднизона > 20 мг в течение более 2 недель, химиотерапия, высокомолекулярные лекарственные средства, такие как ритуксимаб и другие. Решения о начале и прекращении в таких ситуациях должны приниматься индивидуально. |
Приложение 11
Первичная профилактика, лечение и вторичная профилактика/ поддерживающая терапия отдельных ОИ
Пневмоцистная пневмония (ПЦП)
Токсоплазменный энцефалит
| Первичная профилактика | |||
| Показания: если CD4 < 200 кл/мкл, CD4%<14% рецидивирующий оральный кандидоз или соответствующее сопутствующее угнетение иммунитета (см. выше) Остановить: если CD4 > 200 кл/мкл более 3 месяцев или CD4 100-200 кл/мкл и ВН ВИЧ неопределяемая более 3 месяцев | |||
| Препарат | Доза | Комментарии | |
| Предпочтительная профилактика | TMP-SMX | 1 таблетка двойной дозировки (800/160 мг) 3 х/неделю П/О или 1 таблетка обычной дозировки (400/80 мг) 1 х/сутки П/О или 1 таблетка двойной дозировки 1 х/сутки П/О | Все указанные схемы лечения также эффективны против ПЦП |
| Альтернативная профилактика | атоваквон суспензия | 1 x 1500 мг/сутки П/О (с пищей) | |
| дапсон пириметамин фолиновая кислота | 200 мг 1 x/неделю П/О 75 мг 1 x/неделю П/О 25-30 мг 1 x/неделю П/О | Контроль недостаточности G6PD | |
| атоваквон суспензия /- пириметамин фолиновая кислота | 1 x 1500 мг/сутки П/О (с пищей) 75 мг 1х/неделю П/О 25-30 мг 1 х/неделю П/О | ||
| Лечение | |||
| Лечить 6 недель, затем вторичная профилактика пока число клеток CD4 > 200 кл/мкл в течение > 6 месяцев Диагноз:
Предположительный диагноз: клинические симптомы, типичная радиология И реакция на эмпирическое лечение. Является стандартом в большинстве клинических условий | |||
| Предпочтительная терапия | пириметамин сульфадиазин фолиновая кислота | День 1: 200 мг П/О, затем если ≥ 60 кг; 1 x 75 мг/сутки П/О если <60 кг: 1 x 50 мг/сутки П/О если ≥ 60 кг: 2 x 3000 мг/сутки/B/B если <60 кг: 2 x 2000 мг/сутки/ П/O/B/B 1 x 10-15 мг/сутки П/О | Контролировать миелотоксичность пириметамина, главным образом нейтропению |
| Сульфадиазин связан с кристаллурией и может привести к почечной недостаточности и мочекаменной болезни. Важна хорошая гидратация. Проверьте функцию почек и осадок мочи на микрогематурию и кристаллурию. | |||
| пириметамин клиндамицин фолиновая кислота | День 1: 200 мг/сутки П/О, затем если ≥ 60 кг: 1 x 75 мг/сутки П/О если <60 кг: 1 x 50 мг/сутки П/О 4 x 600-900 мг/сутки П/О/B/B 1x 10-15 мг/сутки П/О | Контролировать миелотоксичность пириметамина, главным образом нейтропению Важна дополнительная профилактика PcP | |
| Альтернативное лечение | или TMP-SMX | 2 x 5 мг TMP/кг/ день B/B/ П/О 2 x 25 мг SMX/кг/сутки B/B/ П/О | Предпочтительная схема если пероральный прием невозможен |
| или пириметамин атоваквон фолиновая кислота | День 1: 200 мг po, затем Если ≥ 60 кг; 1 x 75 мг/сутки П/О Если < 60 кг: 1 x 50 мг/сутки П/О 2 x 1500 мг/сутки П/О (с пищей) 1 x 10-15 мг/сутки П/О | Контролировать миелотоксичность пириметамина, главным образом нейтропению | |
| или сульфадиазин атоваквон | Если ≥ 60 кг: 4 x 1500 мг/ день П/О/B/B Если <60 кг: 4 x 1000 мг/ день П/О/B/B 2 x 1500 мг/сутки П/О (с пищей) | Сульфадиазин связан с кристаллурией и может привести к почечной недостаточности и мочекаменной болезни. Важна хорошая гидратация. Проверьте функцию почек и осадок мочи на микрогематурию и кристаллурию. | |
| или пириметамин азитромицин фолиновая кислота | День 1: 200 мг П/O, затем Если ≥ 60 кг; 1 x 75 мг/сутки П/О Если <60 кг: 1 x 50 мг/сутки П/О 1 x 900-1200 мг/сутки П/О 1 x 10-15 мг/сутки П/О | Контролировать миелотоксичность пириметамина, главным образом нейтропению | |
| Вторичная профилактика / поддерживающая терапия | |||
| Остановить: если CD4 > 200 кл/мкл и ВН ВИЧ неопределяемая более 6 месяцев | |||
| Перечисленные схемы применяются в качестве альтернатив | сульфадиазин | 2-3 г/сутки П/О (в 2-4 дозах) | |
| пириметамин | 1 x 25-50 мг/сутки П/О | ||
| фолиновая кислота | 1 x 10-15 мг/сутки П/О | ||
| или клиндамицин | 3 x 600 мг/сутки П/О | Важна дополнительная профилактика ПЦП | |
| пириметамин | 1 x 25-50 мг/сутки П/О | ||
| фолиновая кислота | 1 x 10-15 мг/сутки П/О | ||
| или атоваквон суспензия | 2 x 750-1500 мг/сутки П/О (с едой) | ||
| пириметамин | 1 x 25-50 мг/сутки П/О | ||
| фолиновая кислота | 1 x 10-15 мг/сутки П/О | ||
| или атоваквон суспензия | 2 x 750-1500 мг/сутки П/О (с пищей) | | |
| или TMP-SMX | 1 табл. двойной дозировки (800/160 мг) 2 х/сутки П/О | | |
Криптококковый менингит
| Лечение | |||
| 14 дней индукционная терапия, затем 8 недель консолидационная терапия, затем вторичная профилактика по крайней мере 12 месяцев. Остановить, если количество CD4> 100 кл/мкл и ВН ВИЧ неопределяемая более 3 месяцев Диагноз: положительная микроскопия ИЛИ обнаружение антигена, ИЛИ культура в спинномозговой жидкости Манифестации в других органах: криптококковая инфекция также может вызывать пневмонию, которая может быть трудно отличима от пневмоцистной пневмонии. Инфекция также может затрагивать другие органы и быть диссеминированной. Первичная профилактика: Первичная профилактика: результаты большого рандомизированного КИ в Африке (исследование REALITY [9]) говорят о том, что усиленная профилактика инфекции у лиц с тяжелой иммуносупрессией (<50 CD4 клеток/мкл), включая изониазид в течение 12 недель, флуконазол 100 мг/сут в течение 12 недель, азитромицин 500 мг/сут в течение 5 дней и однократная доза альбендазола 400 мг может в целом уменьшить оппортунистические инфекции (включая криптококковый менингит) и смертность. Превентивная терапия: Ранние стадии генерализованной криптококковой инфекции могут быть малосимптомными. Новые данные, полученные в условиях с ограниченными ресурсами подтверждают необходимость анализа сыворотки крови на криптококковый антиген среди всех пациентов, которым установлен диагноз ВИЧ-инфекция с CD4 < 100 кл/мкл. Если криптококковый антиген обнаружен, следует изучить спинномозговую жидкость, чтобы исключить криптококковый менингит. Если менингит исключается, рекомендована превентивная терапия флуконазолом 800 мг/ сутки П/О в течение двух недель перед началом кАРТ, чтобы уменьшить риск ВСВИ. | |||
| Препарат | Доза | Комментарии | |
| Превентивная терапия | флуконазол | 1 х 800 мг/сутки П/О в течение 2 недель, затем 1 х 400 мг/сутки П/О в течение 8 недель | В случае:
|
| Индукционная терапия | липосомальный амфотерицин В флюцитозин |
| 14 дней
-Флюцитозин может быть доступен не во всех европейских странах. Рассмотреть замену флюконазолом 2 х 400 мг/сут в |
| или амфотерицин В деоксихолат флюцитозин | 0,7 мг/кг/ день B/B 4 x 25 мг/кг/ день П/O | ||
| Консолидационная терапия | флуконазол | 1 x 400 мг/сутки П/О (нагрузочная доза 1 x 800 мг в первый день) | 8 недель. Повторные ЛП, пока давление открытия не станет <20 см H2O |
| Вторичная профилактика / поддерживающая терапия | |||
| По крайней мере 12 месяцев Рассмотреть прекращение: если количество CD4 >100 кл/мкл и ВН ВИЧ неопределяемая больше 3 месяцев | |||
| флуконазол | 1 x 200 мг/сутки П/О | см. Взаимодействие АРВ-препаратов сдругими лекарственными средствами | |
| Орофарингеальный кандидоз | |||
| Диагноз: типичное клиническое проявление, см. Взаимодействие АРВ-препаратов с другими лекарственными средствами, для всех азольных препаратов | |||
| Предпочительная альтернатива | флуконазол | 1 x 150-200 мг/сутки П/О | Один раз или до улучшения (5-7 дней) |
| итраконазол | 1-2 x 100-200 мг/сутки П/О (оральный раствор натощак) | 7-14 дней. Помните о взаимодействии с АРТ, см. Взаимодействие АРВ-препаратовс другими лекарственными средствами | |
| нистатин | 3-6 пастилок по 400000 единиц (прибл. 4-6 мл)/сут | 7-14 дней | |
| или амфотерицин B | 3-6 пастилок в 10 мг/сутки или П/О суспензия 1-2 г/сут (в 2-4 приема) | ||
| Эзофагит | |||
| Окончательный диагноз: макроскопический осмотр при эндоскопии, ИЛИ гистология биопсии, ИЛИ цитология образца с поверхности слизистых оболочек Предварительный диагноз: если 1. Недавнее начало дисфагии И 2. Орофарингеальный кандидоз | |||
| Предпочительная альтернатива | флуконазол | 1 x 400 мг/сутки или 400 мг нагрузочная доза, затем 200 мг/сутки П/О | 3 дня 10-14 дней |
| рассмотреть итраконазол или позаконазол или вориконазол или каспофунгин | 1-2 x 100-200 мг/сутки П/О (раствор для П/О-го приема натощак) 2 х 400 мг/сутки П/О 2 х 200 мг/сутки П/О 1 х 70 мг/сутки в/в, после 1 х 50 мг/ сутки в/в | 10-14 дней. Помните о взаимодействии с АРТ, см. Взаимодействие АРВ-препаратов с другими лекарственными средствами В случае рефрактерного заболевания лечить в соответствии с результатами теста на резистентность. Подобрать дозировку позаконазола и вориконазола в соответствии с минимальной ингибирующей концентрацией кандиды и минимальным уровнем препарата в крови. | |
Гистоплазмоз (Histoplasma capsulatum)
| Лечение | |||
| Диагноз: Обнаружение антигена в крови, моче или бронхоальвеолярной жидкости ИЛИ положительная микроскопия ИЛИ микологическая культура крови, мочи, бронхо-альвеолярной жидкости, спинномозговой жидкости или биопсия ткани Примечание: Спиномозговая жидкость, которая обычно показывает лимфатический плеоцитоз, как правило, микроскопическая и показывает отрицательную культуру. Обнаружение антигена или антитела гипсоплазмы более чувствительно. Несмотря на это, клинический диагноз возможен в случае отрицательного антигена или антитела гипсоплазмы в спиномозговой жидкости, если присутствует диссеминированный гистоплазмоз, а инфекция ЦНС не объясняется другой причиной. Обратитесь к эксперту при непереносимости флуконазола, вориконазола или позаконазола. Имейте в виду взаимодействия азолов с АРТ Рекомендуется проводить измерение концентрации итраконазола и вориконазола в плазме крови для направления оптимального лечения. | |||
| Препарат | Доза | Комментарии | |
| Тяжелый диссеминированный гистоплазмоз | Индукционная терапия: липосомальный амфотерицин Консолидационная терапия: итраконазол | 3 мг/кг/сутки В/B 3 x 200 мг/сутки П/О в течение 3 дней, затем 2 x 200 мг/сутки П/О | В течение 2 недель или до улучшения по крайней мере 12 месяцев |
| Умеренный диссеминированный гистоплазмоз | итраконазол | 3 x 200 мг/сутки П/О в течение 3 дней, затем 2 x 200мг/сутки П/О | По крайней мере 12 месяцев |
| Гистоплазменный менингит | Индукционная терапия: липосомальный амфотерицин В Консолидационная терапия: итраконазол | 5 мг/кг/сутки B/B 2 x или 3 x 200 мг/сутки П/О | 4-6 недель По крайней мере, 12 месяцев и до нормализации аномальных результатов спинномозговой жидкости. Измерить концентрацию итраконазола в плазме крови. |
| Вторичная профилактика / поддерживающая терапия | |||
| Остановить: если количество CD4 > 150 кл/мкл, АРТ и ВН ВИЧ неопределяемая > 6 месяцев, отрицательная грибковая культура крови, антиген гистоплазмы < 2 мкг/л и > 1 год лечения Рассмотрите долгосрочную подавляющую терапию в тяжелых случаях менингита и в случае рецидива, несмотря на адекватное лечение | |||
| итраконазол | 1 x 200 мг/сутки П/О | ||
| или флуконазол | 1 x 400 мг/сутки П/О | ||
| Лечение | |||
| Диагноз: тест на антиген / ПЦР / культура мазка / спинномозговой жидкости / биопсия. Клиническое появление кожных поражений не надежно | |||
| Начальный ВПГ генитальный/кожи и слизистых | валацикловир | 2 x 1000 мг/сутки П/О | 7-10 дней или до излечения поражений |
| или фамцикловир | 2 x 500 мг/сутки П/О | 7-10 дней или до излечения поражений | |
| или ацикловир | 3 x 400-800 мг/сутки П/О | 7-10 дней или до излечения поражений | |
| Рецидивирующий ВПГ генитальный/кожи и слизистых (> 6 эпизодов/год) | валацикловир | 2 x 500 мг/сутки П/О | Хроническая супрессивная терапия. Альтернативно, начать раннее лечение рецидивов, как описано выше |
| Тяжелые поражения кожи и слизистых | ацикловир | 3 x 5 мг/кг/ день в/в | После того, как поражения начнут регрессировать, переключить на пероральную терапию или до излечения поражений |
| Энцефалит | ацикловир | 3 x 10 мг/кг/ день в/в | 14-21 дней |
| Инфекция ВПГ кожи и слизистых с устойчивостью к ацикловиру | фоскарнет | 2-3 x 80-120 мг/кг/ день в/в | До клинического ответа |
| Инфекции вируса ветряной оспы (VZV) | |||
| Лечение | |||
| Диагноз: типичная клиническая картина с/без тестирования на антитела ИЛИ тестирование на антиген / ПЦР / культура мазка / спинномозговой жидкости / биопсия | |||
| Препарат | Доза | Комментарии | |
| Первичная инфекция ветряной оспы (ветрянка) | валацикловир | 3 x 1000 мг/сутки П/О | 5-7 дней |
| Herpes Zoster (опоясывающий лишай): Не диссеминированный | валацикловир | 3 x 1000 мг/сутки П/О | 7-10 дней |
| или фамцикловир | 3 x 500 мг/сутки П/О | 7-10 дней | |
| Herpes Zoster: диссеминированный | ацикловир | 3 x 10 мг/кг/день в/в | 10-14 дней |
| Энцефалит (включая васкулит) | ацикловир | 3 x 10-15мг/кг/сутки | 14-21 дней |
| Инфекции цитомегаловируса (ЦМВ | |||
| Лечение | |||
| Диагноз ретинита: клиническое появление типичных поражений сетчатки и реакции на терапию. ПЦР водного и стекловидного тела опционально Диагноз эзофагита/колита: эндоскопическое наличие изъязвления и типичной гистологической картины (пористые/внутриядерные тельца- включения) Диагноз энцефалита/миелита: клинический внешний вид и положительный результат ПЦР спинномозговой жидкости Тестирование антител и ПЦР в крови не является полезным для диагностики заболеваний органов-мишеней | |||
| Препарат | Доза | Комментарии | |
| Ретинит, непосредственно угрожающие зрению поражения | ганцикловир | 2 x 5 мг/кг/ день в/в | 21 день, затем вторичная профилактика |
| или фоскарнет | 2 x 90 мг/кг/ день в/в | ||
| Ретинит, малые периферийные поражения сетчатки | валганцикловир | 2 x 900 мг/сутки П/О (с пищей) | 14-21 день, затем вторичная профилактика |
| или фоскарнет | 2 x 90 мг/кг/ день в/в | ||
| или цидофовир пробенецид NaCl 0.9% гидратация | 1 x 5 мг/кг/ день в/в | 2 недели затем через каждые 2 недели Цидофовир может не быть доступен во всех европейских странах | |
| Эзофагит/колит | ганцикловир | 2 x 5 мг/кг/ день в/в | 3-6 недель, соответственно до исчезновения симптомов |
| или фоскарнет | 2 x 90 мг/кг/ день в/в | ||
| или валганцикловир | 2 x 900 мг/сутки П/О (с пищей) | При более легких формах заболевания, если пероральное лечение переносится | |
| Энцефалит/миелит | ганцикловир и / или фоскарнет | 2 x 5 мг/кг/ день в/в 2 x 90 мг/кг/ день в/в | До исчезновения симптомов и прекращения репликации CMV в спинномозговой жидкости (при отрицательной ПЦР в СМЖ). Лечение индивидуально в соответствии с клиническими симптомами и ответом на лечение |
| Вторичная профилактика / Поддерживающая терапия: цитомегаловирусный ретинит | |||
| Остановить: если количество CD4> 200 кл/мкл и ВН ВИЧ неопределяемая более 3 месяцев | |||
| Перечисленные схемы применяются в качестве альтернатив | валганцикловир | 1 x 900 мг/сутки П/О (с пищей) | |
| или ганцикловир | 1 x 5 мг/кг/сутки (x 5 дней/неделю) В/В | ||
| или фоскарнет | 1 x 90-120 мг/кг/day (x 5 дней/ неделю) В/В | ||
| или цидофовир пробенецид NaCl 0,9% гидратация | 1 x 5 мг/кг каждые 2 недели в/в | Цидофовир может не быть доступен во всех европейских странах | |
| Лечение | |||
| Окончательный диагноз (лаборатория): свидетельство JCV-ДНК в СМЖ И наличие совместимой клинико-рентгенологической картины Окончательный диагноз (гистология): типичные гистологические результаты наряду с in-situ проявлением антигена JCV-ДНК или JCV-ДНК И наличие совместимой клинико-рентгенологической картины Предварительный диагноз: совместимая клинико-рентгенологическая картина, если JCV-ДНК в СМЖ отрицательна или не выявлена | |||
| Пациент, не принимающий АРТ | Начать кАРТ немедленно Использование ИИ может быть предпочтительным и обоснованным, учитывая важность быстрого восстановления иммунной системы при ПМЛ. Особое внимание должно быть уделено развитию ВСВИ | ||
| Пациент, принимающий АРТ, неудача подавления ВН ВИЧ | Оптимизировать кАРТ Использование ИИ может быть предпочтительным и обоснованным, учитывая важность быстрого восстановления иммунной системы при ПМЛ. Особое внимание должно быть уделено развитию | ||
| Пациент, не принимающий АРТ, на терапии в течение многих недель-месяцев или при эффективной кАРТ | Продолжить текущую кАРТ | ||
| Примечание: нет какого-либо специфического лечения JCV инфекции, которое доказало свою эффективность при ПМЛ кроме редких историй болезни, поэтому не рекомендуется использовать следующие препараты, которые ранее или иногда использовались при ПМЛ: Альфа-ИФН, сидофовир, кортикостероиды (за исключением лечения ВСВИ- ПМЛ), цитарабин, внутривенно иммуноглобулины, мефлохин, миртазапин и топотекан | |||
| Лечение синдрома восстановления иммунитета (ВСВИ) при ПМЛ | |||
| Диагноз: — Парадоксальный ВСВИ при ПМЛ: парадоксальное ухудшение симптомов ПМЛ в контексте индуцированного кАРТ иммунного восстановления И в сочетании с воспалением на МРТ (отек, объёмное воздействие и/или повышение контрастности) или при биопсии мозга — Обнаружение ВСВИ при ПМЛ: начало ПМЛ в контексте индуцированного кАРТ иммунного восстановления И в сочетании с воспалением на МРТ (отек, объёмное воздействие и/или повышение контрастности) или при биопсии мозга | |||
| Лечение: — Кортикостероиды, например, высокая доза метилпреднизолона (например 1г/сутки в течение 3-5 дней) или внутривенно дексаметазон (например 0,3 мг/кг/сутки в течение 3-5 дней), с последующим постепенным снижением дозы П/О (например, начиная с 1 мг/кг/сутки и постепенно снижая, более 1-6 недель) Примечание: Использование кортикостероидов не рекомендовано у лиц без признаков воспаления. Нет других методов лечения, которые доказали бы свою эффективность в лечении ВСВИ/ПМЛ помимо редких случаев историй болезни | |||
| Бактериальный ангиоматоз (Bartonellahenselae, Bartonellaquintana) | |||
| Лечение | |||
| Диагноз: типичная гистология | |||
| Препарат | Доза | Комментарий | |
| доксициклин | 2 x 100 мг/сутки П/О | До улучшения (до 2 месяцев) Возможное взаимодействие с АРВ- препаратами | |
| или кларитромицин | 2 x 500 мг/сутки П/О | ||
| Первичная профилактика | |||
| Рассмотрите профилактику только если нет клинических подозрений в распространяемемости нетуберулезных бактерий. Профилактика может быть отложена, если АРТ была начата в течение четырех недель. Остановить: если CD4 > 100 кл/мкл более 3 месяцев и пациент на эффективной АРТ (и, по мнению экспертов, ВН ВИЧ неопределяемая) | |||
| Перечисленные схемы применяются в качестве альтернатив | азитромицин | 1 x 1200-1250 мг/ неделю П/О | Проверить на взаимодействие с АРВ- препаратами |
| или кларитромицин | 2 x 500 мг/сутки П/О | ||
| or рифабутин | 1 x 300 мг/сутки П/О | Проверить на взаимодействие с АРВ- препаратами | |
| Лечение | |||
| Диагноз: клиническая картина и культуры крови, лимфатических узлов, костного мозга или других обычно стерильных образцов. Для любой схемы лечения, проверьте взаимодействие с АРВ-препаратами | |||
| Mycobacterium avium-intracellulare complex (MAC) | |||
| Предпочтительные схемы | Предпочтительные схемы | Предпочтительные схемы | Предпочтительные схемы |
| или азитромицин этамбутол | 1 x 500 мг/сутки П/О 1 x 15 мг/кг/сутки П/О | Рассмотреть дополнительные препараты, как описано выше | |
| Mycobacterium kansasii | |||
| рифампицин изониазид этамбутол | 1 x 600 мг/сутки П/О (или рифабутин 300 мг/сутки П/О) 1 x 300 мг/сутки П/О 1 x 15 мг/кг/сутки П/О | 12 месяцев после негативной культуры | |
| или рифампицин кларитромицин этамбутол | 1 x 600 мг/сутки П/О (или рифабутин 300 мг/сутки П/О) 2 x 500 мг П/О 1 x 15 мг/сутки П/О | 12 месяцев после негативной культуры | |
| Вторичная профилактика / поддерживающая терапия | |||
| Остановить: если количество CD4 > 100 кл/мкл и ВН ВИЧ неопределяемая в течение 6 месяцев и лечение MAC проходит не менее 12 месяцев | |||
| Mycobacterium avium (MAC) инфекция Перечисленные схемы применяются в качестве альтернатив | кларитромицин этамбутол | 2 x 500 мг/сутки П/О 1 x 15 мг/кг/сутки П/О | |
| or азитромицин этамбутол | 1 x 500 мг/сутки П/О 1 x 15 мг/кг/сутки П/О | ||
| Криптоспоридиоз (C. parvum, C. hominis) | |||
| Лечение | |||
| Диагностика СПИД-ассоциированного криптоспоридиоза может проводиться только в случаях тяжелого иммунодефицита (число лимфоцитов CD4 <100 кл/мкл) и хронической диарее (> 4 недель) с помощью иммунофлуоресценции или окраски по Цилю-Нильсену стула или ткани. Основным направлением терапии является применение АРТ для восстановления иммунной компетентности с CD4 > 100 кл/мкл. Кроме того, дополнительные меры представляют собой симптоматическое лечение, регидратацию и коррекцию дефицита и возмещение потери электролитов. Все противопротозойные терапии могут быть использованы дополнительно к кАРТ в тяжелых случаях, но этого недостаточно для достижения уничтожения простейших без восстановления иммунитета. | |||
| Препарат | Доза | Комментарий | |
| нитазоксанид | 2 x 500-1000 мг/сутки П/О | 14 дней | |
| или паромомицин | 4 x 500 мг/сутки П/О | 14-21 дней | |
| Лечение | |||
| Диагностика СПИД-ассоциированного цистоизоспороза может быть осуществлена только в случае хронической диареи (> 4 недели) с помощью УФ-флюоресценции или микроскопии стула, материала двенадцатиперстной кишки или биопсии ткани кишечника. Кроме противопротозойного лечения, дополнительные меры представляют собой симптоматическое лечение, регидратацию и коррекцию дефицита и возмещение потери электролитов. | |||
| Препарат | Доза | Комментарий | |
| Предпочтительная терапия | TMP-SMX | 2 x 2 таблеток двойной дозировки (800/160 мг)/сутки П/О или 2 x 1 таблеток двойной дозировки (800/160 мг) /сутки П/О | минимально 10 дней, увеличить продолжительность лечения до 3-4 недель, если симптомы ухудшаются или сохраняются 10 дней, увеличить дозировку до 2 х 2 таблеток двойной дозировки / день, если симптомы ухудшаются или сохраняются |
| Альтернативная терапия, при непереносимости ТМП-SMX | пириметамин лейковорин или ципрофлоксацин | 1 x 50-75 мг/сутки П/О
| 10 дней При применении пириметамина необходимо наблюдение на предмет развития миелотоксичности, в основном, нейтропении 7 дней |
| Вторичная профилактика / поддерживающая терапия | |||
| Остановить: если количество CD4 > 200 кл/мкл, ВН ВИЧ неопределяемая более 6 месяцев и нет никаких признаков стойкого цитоизоспороза | |||
| Предпочтительная терапия | TMP-SMX |
/ день П/О | |
| Альтернативная терапия | пириметамин лейковорин | 1 х 25 мг/сут П/О 1 х 10-15 мг/сут П/О | При применении пириметамина необходимо наблюдение на предмет развития миелотоксичности, в основном, нейтропении |
| Лейшманиоз | |||
| Лечение | |||
| Диагностика: микроскопия или ПЦР в мазках, жидкостях организма или тканях | |||
| Предпочтительная терапия | липосомальный амфотерицин В | 4 мг/кг каждые 2-4 недели в/в | |
| или амфотерицин В (липидный комплекс) | 3 мг/кг каждые 3 недели в/в | ||
| Альтернативная терапия | пятивалентная соль сурьмы (Glucantime®) | 20 мг/кг/сут в/в или В/М | |
| или милтефозин | 1 х 100 мг/кг/сут П/О | ||
| или пентамидин | 300 мг каждые 3 — 4 недели в/в | ||
Приложение 12
Дислипидемия
Принципы: При повышении уровня ЛПНП-холестерина увеличивается риск ССЗ, а при его снижении этот риск уменьшается (см. ниже таблицу, в которой представлены препараты, применяемые по этому показанию). Для холестерина ЛПВП, вероятно, имеет место обратная зависимость, но результаты исследований менее убедительны. Что касается зависимости риска ССЗ от увеличения уровня триглицеридов выше нормы, то она еще менее очевидна, поскольку никогда не было надлежащим образом показано, что сам по себе этот уровень дает возможность судить о риске ССЗ. Более того, клиническая эффективность лечения умеренной гипертриглицеридемии не очевидна; при очень высоких уровнях ТГ (> 10 ммоль/л или> 90мг/дл) может повыситься риск панкреатита.
Снижение калорийности, увеличение уровня физической нагрузки, снижение веса и отказ от курения обычно способствуют коррекции уровня ЛПВП. Потребление рыбы, сокращение потребления калорий, насыщенных жиров и алкоголя понижает уровень триглицеридов. При отсутствии результата следует подумать о переходе на другую схему АРТ, а затем рассмотреть вопрос о назначении гиполипидемических препаратов. Статины следует назначать всем пациентам, у которых диагностировано сосудистое заболевание, в том числе пациентам с диабетом 2-го типа или высоким риском ССЗ, независимо от уровня липидов.
Препараты, используемые для снижения уровня ЛПНП-холестерина
| Класс препаратов | Препарат | Доза | Побочные эффекты | Как применять статины вместе с АРТ | |
| Прием с ИП/р | Прием с ННИОТ | ||||
| Статин (I,IX) | аторвастатин(II) | 10-80 мг 1р/сут | Симптомы со стороны ЖКТ, головная боль, бессонница, рабдомиолиз (редко) и токсический гепатит | Начать с малой дозировки (V) (максимум: 40 мг) | Возможна более высокая дозировка (VI) |
| флувастатин(III) | 20-80 мг 1р/сут | Возможна более высокая дозировка (VI) | Возможна более высокая дозировка (VI) | ||
| правастатин(III) | 20-80 мг 1р/сут | Возможна более высокая дозировка (VI, VII) | Возможна более высокая дозировка (VI) | ||
| розувастатин(II) | 5-40 мг 1р/сут | Начать с малой дозировки (V) (максимум: 20 мг) | Начать с малой дозировки (V) | ||
| симвастатин(II) | 10-40 мг 1р/сут | Противопоказано | |||
| Ингибитор абсорбции холестерина в кишечнике↓ (I,VIII) | Эзетимиб (IV) | 10 мг 1р/сут | Желудочно-кишечные симптомы | Нет известных лекарственных взаимодействиях с АРТ | |
| Ингибитор PCSK9 (X) | эволокумаб | 140 мг 2 р/неделю или 420 мг 1 р/месяц | Ноль | Лекарственных взаимодействий не ожидается | |
| I В качестве терапии первой линии предпочитают статины; различные статины имеют различную способность понижать уровень холестерина ЛПНП II, III, IV Целевые уровни холестерина ЛПНП: см. стр. 41. Пациентов, у которых трудно снизить уровень холестерина ЛПНП до целевых уровней, следует направлять к специалисту. Ожидаемые диапазоны снижения холестерина ЛПНП: II 1,5-2,5 ммоль/л (60-100 мг/дл), III 0,8-1,5 ммоль/л (35-60 мг/дл), IV 0,2-0,5 ммоль/л (10-20 мг/дл) V, VI Препараты АРТ могут v ингибировать экскрецию статинов (токсичность статинов, снижение дозы) или vi ее индуцировать (снижение эффективности статинов, постепенное повышение дозы для достижения ожидаемого результата II, III) VII Исключение: если пациент принимает DRV/r, то следует начинать с более низкой дозы правастатина. VIII Данный препарат можно назначать пациентам с ВИЧ- инфекцией, плохо переносящим статины, или же использовать совместно со статином при недостаточном понижении уровня ЛПНП не смотря на максимально переносимый статин. IX Опытные данные о заболеваемости/смертности в отношении питавастатина пока отсутствуют для вынесения рекомендаций по его использованию, но препарат может иметь преимущества, проявляющиеся в меньшем межлекарственном взаимодействии, повышении уровня ЛПВП и меньшем уровне негативного воздействия на глюкозу по сравнению с другими статинами. X Следует рассматривать их назначение пациентам с высоким риском и недостаточным воздействием максимальных доз статинов или с непереносимостью статинов. | |||||
Приложение 13
Заболевания костей: выявление и диагностика
| Заболевание | Характеристики | Факторы риска | Диагностические тесты | |||||||||
| Остеопороз Женщины в постменопаузе и мужчины в возрасте ≥ 50 лет, МПК у которых T-балл ≤ -2,5 Женщины в пременопаузе и мужчины в возрасте < 50 лет, имеющие МПК Z-балл ≤ -2 и патологический перелом | Пониженная масса костей Повышенная частота возникновения переломов у ВИЧ-инфицированных людей Протекает бессимптомно до первого перелома Часто встречается при ВИЧ Распространенность остеопороза — до 10-15% Многофакторная этиология Уменьшение МПК, наблюдаемое в начале АРТ Значительное уменьшение МПК в начале приема некоторых АРВ- препаратов(I) | Оценить классические факторы риска(II) и риск перелома с использованием FRAX. Рассмотреть возможность DXA-ис- следования для всех пациентов, у которых имеется ≥ 1 риска:(III) Женщины в постменопаузе Мужчины ≥ 50 лет Пациенты в возрасте 40-50 лет с высоким риском переломов (>20% 10-тилетний риск переломов на основании оценки FRAX без DXA) Низкотравматичный перелом в анамнезе Высокий риск падений (IV) Клинический гипогонадизм (симптоматический – см. Нарушения половой функции) Прием пероральных глюкокортикоидов (не менее чем 5 мг преднизона или эквивалент в день в течение >3 мес.) Для пациентов с вышеупомянутыми факторами риска, желательно провести DXA, прежде чем начать АРТ. Оценить воздействие факторов риска на риск перелома, путем включения результатов DXA в оценку, полученную с помощью FRAX® (www.shef.ac.uk/FRAX) Применять только для пациентов старше 40 лет Возможна недооценка риска для ВИЧ-инфицированных пациентов ВИЧ можно рассматривать как косвенную причину(V) остеопороза | DXA-сканирование Исключить причины вторичного остеопороза при аномальных значениях МПК низкая (VI) Боковая рентгенограмма позвоночника (поясничный и грудной отделы) при низкой МПК позвоночника, в случае обнаружения остеопороза посредством DXA, а также, если имееется значительная потеря роста или развивается кифоз. (В качестве альтернативы для оценки риска перелома позвоночника вместо боковой рентгенограммы можно использовать DXA-сканирование). | |||||||||
| Остеомаляция | Нарушенная минерализация костей Повышенный риск переломов и боль в костях Дефицит витамина D может вызывать слабость проксимальных мышц Высокая распространенность (>80%) недостаточности витамина D в некоторых ВИЧ когортах и у населения в целом | Темная кожа Недостаточность питания Стремление избежать воздействия солнечных лучей Мальабсорбция Ожирение Потеря фосфатов (VII) через почки | У всех пациентов при постановке диагноза измерять 25-OH-витамин D
| |||||||||
| Остеонекроз | Инфаркт эпифизарного хряща длинных костей, вызывающий острую боль в костях Заболевание редкое, но среди ВИЧ-инфицированных распространенность выше. | Факторы риска: Низкие уровни CD4 Прием глюкокортикоидов Потребление инъекционных наркотиков | МРТ | |||||||||
| I Значительное снижение МПК, наблюдаемое в начале применения схем лечения, содержащих TDF или некоторые ИП. Дополнительные потери МПК, наблюдаемые при переходах на TDF-содержащую схему АРТ, и восстановление МПК при переходах с таких схем на какие-либо другие. Клиническая значимость для оценки риска переломов не определена. TAF не демонтрирует нежелательных эффектов на костную ткань, как TDF. Рассмотреть возможность замены TDF* на препараты, не содержащие тенофовир, или TAF**, если у пациента: • Остеопороз / прогрессирующая остеопения • Патологический перелом в анамнезе • Калькулятор FRAX для основного остеопоротического перелома > 10% • ИП в качестве третьего препарата * Мнение экспертов, ожидаются результаты клинических исследований ** Количество данных по использованию TAF при оСКФ ≤ 30 мл/мин ограничено; долгосрочные результаты неизвестны. II Классические факторы риска: возраст (старше среднего), женский пол, гипогонадизм, переломы бедра в семейном анамнезе, низкий ИМТ (≤19 кг/м2), дефицит витамина D, курение, недостаток физических нагрузок, низкотравматичный перелом в анамнезе, избыточное потребление алкоголя (>3 стандартных доз в день), прием стероидов (минимум 5 мг преднизона в день или эквивалент в течение >3 мес.). III Если T-балл нормальный, повторить через 3-5 лет в группах 1, 2 и 5; если факторы риска не изменяются, то нет необходимости в повторном скрининге при помощи DXA в группах 3 и 4; повторный скрининг нужен только в группе 6, если продолжается прием стероидов. IV Методика и инструментарий для оценки риска падений (FRAT) https://www2. health.vic.gov.au/ageing-and-aged-care/wellbeing-and-participation/healthy-ageing/ falls-prevention/falls-prevention-tools V Если включить параметр МПК при подсчете с помощью FRAX-калькулятора, ответ «да» в ячейке вторичных причин не будет рассматриваться при использовании алгоритма FRAX, поскольку предполагается, что вторичный остеопороз влияет на риск переломов исключительно через МПК. Однако, если ВИЧ-инфекция содействует повышению риска возникновения переломов отчасти независимо от МПК, вероятность переломов может быть занижена калькулятором FRAX. VI В число причин вторичного остеопороза входят: гиперпаратиреоз, гипертиреоз, мальабсорбция, гипогонадизм / аменорея, сахарный диабет, хронические заболевания печени. VII О диагностике и лечении потери фосфатов через почки. | ||||||||||||
Приложение 14
Диагностика заболеваний почек
| оСКФ(i) | |||||
| > 60 мл/мин | > 60 мл/мин, но есть ускоренное снижение оСКФ* | > 30 — ≤ 60 мл/ мин | ≤ 30 мл/мин | ||
| П Р О Т Е И Н У Р И Я (ii) | БМ/К(iii) < 50 | Регулярное наблюдение | • Контролировать факторы риска ХЗП и прием нефротоксичных препаратов, включая АРТ (iv). • При необходимости, отменять или изменять дозировку лекарств(v) • Проводить УЗИ почек • В срочных случаях обращаться к нефрологу | ||
| БМ/К(iii) 50-100 | • Оценить факторы риска ХЗП (viii) и нефротоксичности лекарств, включая АРВ- препараты (iv, viii) • При необходимости, отменить или изменить дозировку лекарств(v) • Провести УЗИ почек • При гематурии и любом уровне протеинурии направлять к нефрологу • В случае нового XЗП или нарастающего снижения оСКФ обратиться к нефрологу | ||||
* Определяется как снижение оСКФ на 5 мл/мин в год в течение ≥3 последовательных лет или подтверждено снижение на 25% оСКФ от исходного уровня.
Лечение ВИЧ-ассоциированных заболеваний почек (VI)
| Профилактика прогрессирующей почечной недостаточности | Примечания |
| 1. АРТ | Начинать АРТ немедленно при ВИЧ- ассоциированной нефропатии (ВИЧАН)(VII) или серьезных подозрениях на болезнь иммунного комплекса при ВИЧ. Иммуносупрессивная терапия может способствовать проявлению иммунокомплексной гиперчувствительности. Рекомендуется биопсия почек для гистологического подтверждения. Рассмотреть возможность замены TDF** на препараты, не содержащие тенофовир, или TAF***, если: — БМ/К 20-50 мг/ммоль оСКФ > 60 мл/мин, но есть снижение оСКФ на 5 мл/мин в год в течение как минимум 3-х последовательных лет или подтверждено снижение на 25% оСКФ от исходного уровня сопутствующие заболевания с высоким риском ХЗП (например, диабет и гипертензия), масса тела < 60 кг, использование ИП/р в качестве третьего препарата. Рассмотреть возможность замены TDF** на препараты, не содержащие тенофовир, или TAF***, если: — оСКФ ≤ 60 мл/мин БМ/К > 50 мг/ммоль сопутствующий нефротоксический препарат была предыдущая токсичность TDF (проксимальная почечная тубулопатия) ** Экспертное заключение в ожидании клинических данных *** Имеются ограниченные данные об использовании TAF при оСКФ ≤ 30 мл/мин, долгосрочное воздействие неизвестно. |
| 2. Начать прием ингибиторов АПФ или антагонистов рецептора ангиотензина-II, если имеет место: — Гипертензия, и/или — Протеинурия | Тщательно отслеживать уровень оСКФ и K в начале терапии и при увеличении дозы. a. Целевое артериальное давление: < 130/80 мм рт. ст. |
| 3. Общие меры: — Избежание применения нефротоксичных препаратов; — Изменение образа жизни (курение, вес, питание); — Лечение дислипидемии и диабета — При необходимости, изменение дозировки лекарств(v) | ХЗП и протеинурия являются независимыми факторами риска ССЗ. |
| I Для оСКФ: использовать формулу СКD-EPI на основании следующих параметров: уровень креатинина в сыворотке крови, пол, возраст и этническая принадлежность, т.к. количественный анализ оСКФ действителен при >60 мл/мин. В качестве альтернативы можно использовать сокращенную формулу модификации диеты при почечных заболеваниях (сМДПЗ) или формулу Кокрофта-Голта. Определение ХЗП: рСКФ < 60 мл/мин в течение > 3 месяцев (см. http://www.kdigo.org/clinical_practice_guidelines/pdf/CKD/ KDIGO_2023_CKD_GL.pdf). При отсутствии ХБП в анамнезе, подтвердить патологический уровень рСКФ в течение 2 недель. Использование DTG, COBI и ИП, бустированных RTV, связано с повышением уровня креатинина в сыворотке крови/снижением оСКФ вследствие ингибирования транспорта креатинина в проксимальных канальцах без ущерба для фактической фильтрации клубочков: установите новое значение после 1-2 месяцев. II Анализ мочи: использовать полосковый анализ мочи для скрининга на гематурию. Для скрининга на протеинурию используйте полосковый анализ мочи, и если результат ≥ 1 , то нужно проверить отношение белка мочи к креатинину (БМ/К) или провести скрининг БМ/К. Протеинурия считается персистирующей, если она подтверждается в более чем 2 случаях с интервалом > 2-3 недель. Если нет БМ/К, используйте отношение альбумина мочи к креатинину (АМ/К), см. (III). III БМ/К в одноразовой порции мочи предпочтительнее АМ/К, так как определяет общий белок мочи при гломеруло- и тубулопатиях. AM/К в значительной степени определяет гломерулярные заболевания и может (если нет БМ/К) использоваться для скрининга на ВИЧ- ассоциированное заболевание почек, но не годится для скрининга на тубулярную протеинурию на фоне нефротоксичности, вызванной лекарственными препаратами (например, тенофовиром). Если имеются значения обоих показателей (БМ/К и АМ/К), то соотношение БМ/К> АМ/К означает тубулярную протеинурию. Значения АМ/К для скрининга: <30, 30-70 и > 70. У пациентов с диабетом необходимо отслеживать АМ/К. Показатель БМ/К вычисляется как отношение белка мочи (мг/л) к креатинину мочи (ммоль/л); может также выражаться в мг/мг. Коэффициент для пересчета креатинина из мг в ммоль равен 0,000884. IV повторить анализ мочи и оСКФ, согласно таблице скрининга V См. Модификация дозировок АРВ-препаратов при нарушениях функции почек VI Совместное ведение пациента вместе с нефрологом. VII ВИЧАН подозревается, если черная раса и БМ/К > 100 мг/ммоль и нет гематурии. VIII Разработаны различные модели для расчета 5-летнего показателя риска ХЗП при использовании различных нефротоксичных АРВ- препаратов, объединяющих ВИЧ-независимые и связанные с ВИЧ факторы риска | |
Показания и тесты на проксимальную почечную тубулопатию (ППТ)
| Показания к обследованию на проксимальную почечную тубулопатию: | Обследование на проксимальную почечную тубулопатию (IV), в том числе: | Рассмотреть возможность замены TDF на препараты, не содержащие тенофовир, или TAF*, если: |
| • Прогрессирующее снижение оСКФ(i) и оСКФ < 90 мл/ мин при отсутствии других причин и/или • Подтвержденная гипофосфатемия(ii) и/или • подтвержденное увеличение БМ/К(iii), • Почечная недостаточность при общем стабильном состоянии (СКФ < 60 мл/мин), • Тубулярная протеинурия(v). | • Тест на фосфаты крови и выведение фосфата с мочой(vi), • Тест на глюкозу крови и глюкозурию, • Анализ на сывороточный бикарбонат и pH мочи(vii), • Определение уровня мочевой кислоты в крови и выведения мочевой кислоты с мочой(viii). • Определение уровня калия в сыворотке крови и выведения калия с мочой. | • Подтверждена проксимальная почечная тубулопатия при отсутствии других возможных причин. |
| I Для оСКФ: использовать формулу СКD-EPI. В качестве альтернативы можно использовать сокращенную формулу МДПЗ (модификация диеты при почечных заболеваниях) или формулу Кокрофта-Голта., см. http://www.chip.dk/Tools II Определяется, если сывороточный фосфат < 0,8 ммоль/л или в за- висимости от официально принятых пороговых значений; исключить нефрогенную патологию костей, особенно если уровень щелочной фосфатазы повышен по сравнению с исходным: сделать анализы на 25(OH) витамин D и ПТГ. III БМ/К в разовой порции мочи показывает общий белок мочи, в том числе белок гломерулярного или тубулярного происхождения. Полосковый анализ мочи, в основном, показывает альбуминурию, как маркер заболевания почечных клубочков, и не пригоден для выявления заболевания канальцев IV Остается неясным, какие тесты лучше всего позволяют определить нефротоксический эффект тенофовира. Проявления проксимальной почечной тубулопатии: протеинурия, гипофосфатемия, гипокалиемия, гипоурикемия, почечный ацидоз, глюкозурия при нормальном уровне глюкозы в крови. Возможные сопутствующие проявления: почечная недостаточность и полиурия. Чаще всего наблюдаются только некоторые из этих нарушений. V В число тестов на тубулярную протеинурию входят тесты на рети- нол-связывающий белок, α1 или β2 – микроглобулинурию, цистатин в моче, аминоацидурию VI Рассчитывается как фракционная экскреция фосфата (ФЭфосф): (Мочевая кислота4(мочи)/ Мочевая кислота4(сыворотки)/ (Креа- тинин(мочи)/ Креатинин(сыворотки)) в одноразовой порции мочи, собранной утром натощак. Патология имеет место при > 0,2 (> 0,1 при фосфате сыворотки < 0,8 ммоль/л) VII Бикарбонат сыворотки <21 ммоль/л и pH мочи >5,5 указывает на возможный почечный тубулярный ацидоз VIII Фракционная экскреция мочевой кислоты (ФЭмоч.к-ты): (Мочевая кислота(мочи)/ Мочевая кислота(сыворотки)/ (Креатинин(мочи)/ Креатинин(сыворотки)) в одноразовой порции мочи, собранной утром натощак. Патология имеет место при > 0,1 * В частности, если оСКФ > 30 мл/мин, поскольку имеются ограниченные данные об использовании TAF с оСКФ ≤ 30 мл/мин | ||
Приложение 15
Гиперлактатемия и лактатацидоз: диагностика, профилактика и лечение
| Факторы риска | Профилактика / Диагностика | Симптомы |
|
имеется более 1 фактора риска |
|
Лечение
| Лактат сыворотки (ммоль/л) | Симптомы | Действия |
| > 5(I) | Да/Нет |
Если подтверждается, исключить другие причины:
|
| 2-5 | Да | Исключить другие причины; если ничего не найдено: внимательно наблюдать пациента ИЛИ обдумать смену НИОТ высокого риска на НИОТ низкого риска ИЛИ отменить НИОТ |
| 2-5 | Нет | Повторить тест Если подтверждается: внимательно наблюдать |
| < 2 | Нет | |
| Ведение пациентов с лактатацидозом (независимо от уровня лактата в сыворотке) | Госпитализировать пациента. Отменить все НИОТ. Вводить жидкости внутривенно. Можно применять витамины (комплекс витаминов группы B форте 4 мл два раза в день, рибофлавин 20 мг два раза в день, тиамин 100 мг два раза в день; L-карнитин 1000 мг два раза в день), хотя польза не доказана. | |
| i Лактатацидоз – это редкое, о угрожающее жизни состояние, обычно сопровождающееся симптомами; высокий риск, если лактат сыворотки > 5 и особенно > 10 ммоль/л. | ||
Приложение 16
Сексуальное и репродуктивное здоровье женщин и мужчин с ВИЧ — инфекцией
Скрининговые вопросы о сексуальном и репродуктивном здоровье, а также о состоянии половой функции должны задаваться каждый раз, когда ВИЧ- инфицированный пациент приходит на прием к врачу.
Передача ВИЧ половым путем
| Действенные меры по предотвращению передачи ВИЧ половым путем включают в себя: | |
| Мера | Примечания |
| Использование женского или мужского презерватива |
|
| Постконтактная профилактика (ПКП) |
|
| Доконтактная профилактика (ДКП) |
|
| АРТ для ВИЧ- инфицированного партнера |
|
Скрининг и лечение ИППП
Для всех ВИЧ-инфицированных пациентов, живущих половой жизнью, скрининг на ИППП должен проводиться при постановке диагноза ВИЧ, а затем ежегодно, либо в случае появления признаков ИППП и при беременности. Диагностика должна проводиться в соответствии с местными или национальными рекомендациями.
Более подробные рекомендации можно найти на http://www.iusti.org/regions/Eu- rope/euroguidelines.htm
Репродуктивное здоровье
Вопросы, касающиеся репродуктивного здоровья, должны обсуждаться в первоочередном порядке с обоими партнерами, особенно в дискордантных парах. См. Взаимодействие АРВ-препаратов с контрацептивами/препаратами гормонозаместительной терапии.
Советы для ВИЧ-дискордантных пар, желающих иметь детей.
Скрининг обоих партнеров на ИППП (и лечение, если потребуется) является обязательным.
ВИЧ-инфицированным женщинам, желающим забеременеть, должны:
(1) избегать назначения тройных НИОТ; из числа ИП/р предпочитать ATV/r; если лечение с применением NVP, EFV, DTG, RAL или DRV/r уже начато, то его можно продолжить;
(2) предусмотреть лечение ВИЧ-инфицированного партнера с целью снижения риска передачи ВИЧ партнеру, который его не имеет.
Не существует единого способа, который бы полностью гарантировал предотвращение передачи ВИЧ; ниже приводится перечень избранных мер, по мере возрастания степени обеспечиваемой безопасности для ВИЧ-дискордантных пар, при условии отсутствия ИППП:
• Незащищенный секс в периоды максимальной фертильности (определяемые путем мониторинга менструального цикла), если у ВИЧ-инфицированного партнера не определяется ВН ВИЧ;
• Если партнер-мужчина не является ВИЧ-инфицированным: введение семенной жидкости шприцем во влагалище в периоды максимальной фертильности;
• В очистке спермы (для удаления вируса) с применением интрацитоплазматического введения спермы или без него больше нет необходимости, так как эффективная АРТ устраняет риск передачи ВИЧ при зачатии у ВИЧ-инфицированных мужчин с неопределяемой ВН ВИЧ.
Нарушения половой функции
Имеются применимые для всех групп населения рекомендации по лечению нарушений половой функции у мужчин, но для женщин таких рекомендаций нет.
Обращаться к специалисту, по мере необходимости.
| Терапия | Примечания | |
| Хламидиоз | Рассмотреть возможность назначения доксициклина (100 мг 2 раза в день П/О в течение 7-10 дней, противопоказан при беременности) или азитромицина (1 г один раз П/О) при уретрите или цервиците. Для Lymphogranuloma venereum назначить доксициклин (100 мг 2 раза в день П/О в течение не менее чем 21 дня) или азитромицин (1 г один раз в неделю П/О в течение 3 недель) Альтернатива: эритромицин (500 мг каждые 6 часов П/О) или левофлоксацин (500 мг в сутки) в течение 7 дней (или 21 дня в случае Lymphogranuloma venereum) | У ВИЧ-инфицированных МСМ может вызвать стойкий к лечению проктит Учитывать коинфекции с Neisseria gonorrhoeae |
| Гонорея | Цефтриаксон (500 мг В/М один раз) вместе с азитромицином (2 г П/О один раз) | Может вызвать проктит, простатит и эпидидимит У женщин — часто бессимптомное протекание заболевания Высокая резистентность к фторхинолонам во всех регионах |
| Вирусный гепатит B Вирусный гепатит C | Согласно клиническим протоколам | Прерывание приема TDF, 3TC или FTC может привести к реактивации ВГB |
| Вирус папилломы человека | Существует несколько методов лечения генитальных папиллом. Нет каких-либо доказательств того, что один подход лучше другого. Рассмотреть возможность оперативного удаления с помощью лазерной хирургии, инфракрасной коагуляции, криотерапии и т.д. Лечение преинвазивных поражений шейки матки, а также внутрианальных и перианальных поражений должно проводиться в соответствии с местными или национальными рекомендациями. |
|
| Генитальный вирусный герпес 2-го типа | Первичная инфекция: ацикловир (400–800 мг П/О 3 раза в день) или валацикловир (500 мг П/О 2 раза в день) в течение 5 дней. см стр 92 |
|
| Сифилис | «Золотым стандартом» лечения пациентов с беременностью и без является пенициллин. Первичный/вторичный сифилис: бензатин пенициллин G (2,4 млн МЕ В/М, одноразово). При раннем сифилисе дополнительное лечение преднизолоном (20-60 мг в день в течение 3 дней) предотвращает зрительный неврит, увеит и реакцию Яриша-Герксгеймера. Латентный сифилис на поздней стадии, или сифилис неизвестной продолжитель- ности: бензатин пенициллин (2,4 млн МЕ В/М в дни 1, 8 и 15); другие варианты, такие как доксициклин (100 мг П/О 2 раза в день) считаются менее эффективными Нейросифилис: Пенициллин G (6×3-4 млн МЕ в/в в течение не менее 2 недель) | Возможны атипичные результаты серологического теста и клинические проявления. Рассмотреть возможность анализа спинномозговой жидкости (СМЖ) у пациентов с неврологическими симптомами (признаки антител интратекального происхождения, плеоцитоз и т.д.). Успешное лечение устраняет клинические симптомы и снижает результат VDRL-теста (серологической пробы на сифилис) в 4 раза на протяжении 6-12 месяцев |
Приложение 17
Депрессия: выявление, диагностика и лечение
• Распространенность депрессии среди ВИЧ-инфицированных (20-40%, согласно имеющимся данным) гораздо выше, чем среди общего населения (7%).
• Депрессия существенно снижает дееспособность пациента и ослабляет эффективность лечения ВИЧ-инфекции.
| Кого обследовать? | Как обследовать? | Как ставить диагноз? |
| Рекомендовано обследование всех пациентов с ВИЧ- инфекцией ввиду высокой распространённости депрессии Признаки особо высокого риска депрессия в семейном анамнезе; депрессивный эпизод в собственном анамнезе; пожилой возраст; подростковый возраст; наличие в анамнезе наркотической зависимости, психиатрических, неврологических или тяжелых соматических заболеваний; использование EFV употребление нейротропных средств и рекреационных наркотиков В рамках исследования нарушения нейрокогнитивной функции | Скрининг каждые 1-2 года Два основных вопроса: Часто ли в последние месяцы вы испытывали чувства подавленности, грусти и безнадежности? Потеряли ли вы интерес к видам деятельности, которые раньше вам нравились? Особые симптомы у мужчин: – стресс, синдром выгорания, вспышки гнева, погружение в работу или алкоголь. Исключить органическую причину (гипотиреоз, гипогонадизм, болезнь Аддисона, не-АРВ препараты, недостаток витамина B12) | Симптомы (оценивать регулярно): Как минимум 2 недели подавленного настроения ИЛИ Потеря интереса ИЛИ Сниженное чувство удовольствия И 4 из 7 следующих факторов: изменение массы тела на ≥ 5% за месяц или длительное изменение аппетита; бессонница или частая сонливость; изменения скорости мышления и движения; усталость; чувство вины и собственной бесполезности; снижение концентрации внимания и способности принимать решения; суицидальные настроения или попытка суицида(i) |
| i EFV связан с более высоким риском возникновения склонности к самоубийству | ||
Депрессия: лечение
| Степень депрессии | Количество | Лечение | Консультация специалиста |
| Нет | < 4 | Нет | |
| Легкая | 4 |
| • Всегда, когда лечащий врач не знаком с применением антидепрессантов • Если депрессия не поддается лечению • Если у пациента имеются суицидальные мысли • В сложных случаях (наркотическая зависимость, тревожные расстройства, расстройства личности, деменция, тяжелое жизненное событие в острой фазе) |
| Средняя | 5-6 | Начать лечение антидепрессантами(i) | |
| Тяжелая | > 6 | Обращение к специалисту (ключевой момент). | |
| Если у пациента диагностируется депрессия, рекомендуется перейти с EFV на другой третий АРВ-препарат в соответствии с правилами перехода на новую схему. | |||
Приложение 18
Профилактика ССЗ
Принципы: Интенсивность мер по профилактике ССЗ зависит от исходного риска ССЗ, который можно оценить(i). Профилактические меры разнообразны по своему характеру и требуют участия соответствующих специалистов, особенно при высоком риске ССЗ, а для пациентов с ССЗ в анамнезе – обязательно

I. Используйте формулу оценки по Фремингемской шкале или любую другую систему, рекомендованную государственными нормативными документами; имеется формула, специально разработанная для оценки рисков развития ССЗ у ВИЧ-инфицированных пациентов: см. http://www.chip.dk/Tools. Эта оценка и соответствующие обследования, приведенные в этой диаграмме, должны проводиться ежегодно для всех пациентов, находящихся под наблюдением (см. стр. 6-7), с целью обеспечения своевременных вариантов вмешательства.
II. В число вариантов смены схемы АРТ входят следующие:
Заменить ИП/р на ННИОТ, RAL или другой ИП/р, вызывающий меньше метаболических нарушений, и/или с меньшим риском развития ССЗ;
Рассмотрите замену ZDV или ABC на TDF или использование НИОТ-щадящей схемы
III. Для всех вышеприведенных изменяемых факторов риска, медикаментозное лечение показано только определенным подгруппам пациентов, для которых польза от лечения превышает возможный вред. Следует обратить внимание на то, что в выделенных целевых группах имеет место кумулятивный эффект от различных мероприятий. Снижение систолического давления крови на каждые 10 мм рт. ст., снижение общего холестерина на каждый 1 ммоль/л (39 мг/дл), применение ацетилсалициловой кислоты – каждый из этих факторов дает снижение риска ИБС на 20-25%; эффект имеет кумулятивный характер. Обсервационные исследования показывают, что отказ от курения дает снижение риска ИБС примерно на 50%, и это снижение складывается со снижениями, которые вызваны другими мероприятиями.
IV См. обсуждение медикаментозного лечения пациентов с более низким риском ССЗ на www.nhlbi.nih.gov/guidelines/cholesterol/atp3_rpt. htm
V Для пациентов с более высоким риском (например, с диабетом), в случаях, где это возможно, целью являются САД <130 и ДАД < 80 мм рт.ст.
VI Целевые уровни предлагаются в качестве ориентира и не являются определяющими. Они выражены в ммоль/л, и при этом значение в мг/дл приводится в скобках. В случае, когда показатель ЛПНП не может быть рассчитан из-за высокого уровня триглицеридов, следует использовать целевой уровень холестерина не-ЛПВП (ОХ минус холестерин ЛПВП), который на 0,8 ммоль/л (30мг/ дл) выше, чем соответствующий целевой уровень холестерина ЛПНП. Целевые значения для триглицеридов не указаны, так как неизвестно, каково независимое влияние их уровня на риск ССЗ, и поэтому, чтобы решить, следует ли лечить это заболевание;
VII Данные, свидетельствующие об эффективности лечения пациентов без ССЗ в анамнезе (в т.ч. диабетиков), менее убедительны. В таких случаях, прежде чем назначить аспирин, следует надлежащим образом проверить артериальное давление.

